Операции
-
подготовка
- Каква информация е важна предварително?
- Какво може да помогне, ако не сте сигурни за операция?
- Информация и подкрепа за вземане на решения
- Какво може да бъде важно преди операция
- Какво помага срещу страховете от операция?
- Как може да работи страхът?
- Какво можете да направите сами по отношение на страха от операция?
- Как могат да помогнат лекарите и други специалисти?
- Успокоителните помагат за облекчаване на страха от операция?
- Какво прави достигането до цигара?
- Какво помага на децата, които се страхуват от операция?
- Как родителите могат да помогнат на детето си преди операция?
- Какво се предлага в болниците?
- Болка след операция
- Какво е важно преди операция?
- Как може да се опише болката?
- Какви болкоуспокояващи има?
- Какво представляват процедурите в близост до гръбначния мозък?
- Как действа лечението на болката, контролирано от пациента (PCA)?
- Какви са страничните ефекти на лекарствата за болка?
- Може да се облекчи от болка без лекарства?
Болка след операция
(PantherMedia/Тайлър Олсън)
След операция днес никой не трябва да може да понася силна болка. Сега има много начини за ефективно облекчаване на болката след операцията. Важно е да осведомите сестрите и лекарите за симптомите.
Ако болката се появи след операция, тя се нуждае от лечение. Болката около хирургичната рана може не само да бъде много неудобна, но и да забави възстановяването. Като цяло е важно да се изправите на крака възможно най-бързо след операция, за да не губят мускулите твърде много сила. Болката обаче може да ви попречи да ставате и да се движите. Липсата на упражнения също увеличава риска от развитие на кръвен съсирек (тромбоза) и може да наруши дишането или кашлицата. Това може да доведе до сериозни усложнения.
Какво е важно преди операция?
Болката след операция се нарича "следоперативна" болка ("post" = "след"). Вашето лечение започва с планирането на терапията преди операцията. Това включва лекаря, обясняващ за възможна болка след процедурата, така че да можете да се приспособите към нея.
Полезно е също така да знаете как обикновено протича лечението след процедурата и какви признаци могат да показват усложнения. Ако самоконтролираното управление на болката (PCA) е опция, добре е да знаете за тази терапия преди операцията.
Също така е важно да информирате лекаря преди операцията за всяка съществуваща болка и дали и кои лекарства се приемат. Например, тези, които редовно приемат силни болкоуспокояващи (или големи количества алкохол или други лекарства), може да се нуждаят от лекарства, различни от тези, които обикновено се използват след операция.
Как може да се опише болката?
Като правило ще бъдете попитани за болката веднага щом отново можете да се обърнете към него след анестезията. Колкото по-точно е описана болката, толкова по-добре тя може да бъде лекувана. За адекватна терапия на болката лекарите или медицинските сестри се нуждаят от информация за
- местоположението на болката (в зоната на операцията или другаде),
- вида болка (например пробождаща, тъпа или пареща),
- силата на болката (лека, средна или силна), както и по-горе,
- колко силна е болката в покой или по време на тренировка.
По време на лечението е важно също така да информирате медицински сестри и лекари за това колко дълго ще продължи болката, дали и кога ще отшуми или влоши.
Малките деца, които все още не говорят, често показват болка по друг начин. Те се изразяват чрез плач и писък. Но мимиката, движенията, звуците или промените в поведението също могат да бъдат признаци на болка. Тук е важно родителите да помогнат на болногледачите да идентифицират тези признаци.
Същото се отнася и за хора, които могат да се изразяват само в ограничена степен. Тук също болногледачът трябва да посредничи.
Какви болкоуспокояващи има?
В зависимост от това дали става дума за голяма или малка операция, например на сърцето, в коремната област или на коляното, болката след това може да варира по интензивност. Понякога те отшумяват бързо, понякога е необходимо лечение с продължителност няколко дни. В зависимост от процедурата, по време на операцията се дават различни болкоуспокояващи, които могат да имат различни ефекти.
След незначителни операции и така наречените неопиоиди обикновено се използват при лека болка. Те включват активни съставки като парацетамол, метамизол или нестероидни противовъзпалителни средства (НСПВС) като ибупрофен или диклофенак. Те могат да се приемат като таблетки, да се инжектират или да се използват като пластири, супозитории или капки.
След основни операции а за умерена до силна болка обикновено са необходими по-силни лекарства. Тогава често се използват опиоиди като трамадол или морфин. Те могат да се използват с други болкоуспокояващи. Опиоидите често се дават като инфузия:
- през вена (интравенозно капково, обикновено във вената на ръката) или
- в областта на гръбначния стълб (епидурален катетър).
При интравенозно лечение болкоуспокояващото лекарство действа в цялото тяло. Епидурален катетър може да се използва за лечение на болка в определен регион.
Колко разтвор за облекчаване на болката тече през капката или катетъра може да бъде фиксиран. Това е известно като непрекъсната инфузия. Ако е необходимо, към инфузионната течност може да се добави допълнителна активна съставка. Понякога е възможно и сами да регулирате дозата с помощта на помпа (лечение на болка, контролирано от пациента, PCA, вижте по-долу).
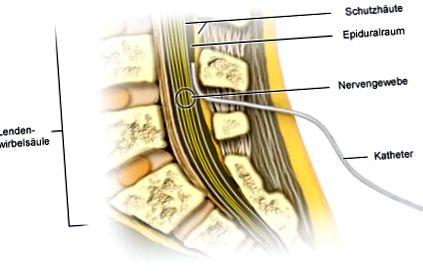
Какво представляват процедурите в близост до гръбначния мозък?
Едно или повече болкоуспокояващи могат да се прилагат в така нареченото епидурално пространство отзад чрез епидурален катетър. Епидуралното пространство обгражда гръбначния мозък, в който гръбначните нерви преминават към мозъка.
Лекарствата изтръпват гръбначните нерви, като по този начин спират предаването на сигнали за болка към мозъка. Епидуралните катетри могат да се използват в продължение на няколко дни. Инфузията на болкоуспокояващото лекарство може да работи непрекъснато или според изискванията.
Спиналната аналгезия действа малко по-различно. Лекарството й се инжектира директно в гръбначната течност. Това изтръпва долната половина на тялото.
Мястото на пункцията може да се възпали при всички процедури близо до гръбначния мозък. Много рядко могат да се получат наранявания на гръбначния мозък или кървене.
Как действа лечението на болката, контролирано от пациента (PCA)?
С контролираното от пациента лечение на болката (известно също като „контролирана от пациента аналгезия“ или PCA за контролирана от пациента аналгезия), пациентите могат да решат сами с едно натискане на бутона кога да прилагат лекарства за болка. При тази процедура например канюла се вкарва във вената. Това е свързано чрез маркуч (катетър) към "болкова помпа", която съдържа лекарства за болка. Ако пациентът изпитва болка, те могат да си дадат фиксирана сума (наричана още болус). Колко често можете да си давате болкоуспокояващи обаче, е ограничено, така че да няма предозиране.
Проучванията показват, че пациентите с PCA изпитват малко по-малко болка след операцията и са по-доволни от тези, които получават лекарства от лекари или медицински сестри, когато е необходимо:
- Без PCA: Около 65 от 100 души, които са получили конвенционално управление на болката, са доволни от облекчаването на болката.
- С PCA: Приблизително 84 от 100 потребители на болковата помпа са доволни от облекчаването на болката.
Потребителите на PCA обаче приемат по-висока доза обезболяващи средно. Ето защо страничните ефекти са малко по-чести при тях.
Какви са страничните ефекти на лекарствата за болка?
Ефектите и страничните ефекти на болкоуспокояващите зависят от тяхната доза: висока доза може да доведе до повече странични ефекти - но ако дозата е твърде ниска, болката не се облекчава достатъчно.
Неопиоидните лекарства за болка, като нестероидни противовъзпалителни лекарства (НСПВС), парацетамол или метамизол, могат да доведат до стомашно-чревни оплаквания, обрив или спад на кръвното налягане, наред с други неща.
Честите нежелани реакции на опиоидите включват гадене, повръщане, задържане на урина, запек или сърбеж. Може да доведе и до кошмари или нарушения на възприятието. Комбинирането на опиоиди с други болкоуспокояващи лекарства като НСПВС може да намали някои от техните странични ефекти.
Някои оплаквания също могат да бъдат резултат от операцията. Във всеки случай е важно незабавно да съобщите за това на болногледача или лекаря - особено ако имате затруднения с дишането.
Може да се облекчи от болка без лекарства?
Някои симптоми могат да бъдат облекчени с други методи, освен болкоуспокояващи. Например, хирургичната рана боли, когато е под напрежение. Ако има чувството, че раната е стегната, понякога е достатъчно сестринският персонал да регулира леко леглото или вие да легнете по различен начин. Ако част от тялото почива на твърде твърда повърхност, възглавница или пяна може да помогне.
Други начини да направите болката по-поносима включват техники за релаксация, дихателни упражнения, разсейване и музика. Физиотерапията също може да помогне - това включва упражнения в леглото, изправяне и ходене наоколо. След ортопедична операция хирургичната област често се охлажда със студени компреси.
подувам
Meißner W, Komann M, Erlenwein J, Stamer U, Scherag A. Качество на постоперативната терапия на болката в немските болници. Dtsch Artzebl Int 2017; 114 (10): 161-167.
- Нормални ли са болките след отстраняване на зъбен камък? Форум за зъбобол
- Кърмене и болка след цезарово сечение - начална страница на съвета за кърмене на Айфел
- Операции по тегло; приемане ›Пластична хирургия във Фрайбург
- Заместителна терапия след операции на щитовидната и паращитовидните жлези
- Болка след операция на зъб мъдрост Това наистина помага