Туберкулоза (TBC)
Туберкулозата (туберкулоза или туберкулоза), известна преди като „консумация“ или „бяла смърт“, е инфекциозно заболяване, причинено от микобактерии, което в повечето случаи засяга белите дробове
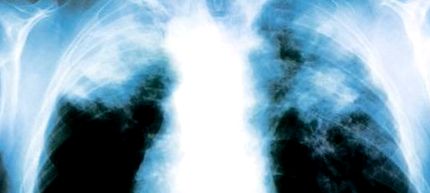
Туберкулоза: Рентгеновата снимка на белите дробове показва съответните сенки
- Какво е туберкулоза?
- Причини и рискови фактори
- Симптоми
- диагноза
- терапия
- Консултантски експерт
Какво е туберкулоза?
Туберкулозата е хронично инфекциозно заболяване, причинено от бактерии. TBC се предава чрез капкова инфекция и се среща по-често при хора с поднормено тегло, физически отслабени или хронично болни, но може да засегне и здрави хора. Докато туберкулозата на червата или костите също се е проявявала в миналото, сега болестта засяга почти изключително белите дробове. Лесно може да се лекува с лекарства, така че в повечето случаи инфекцията да може напълно да се излекува. През последните няколко години обаче има все по-голям брой мулти-резистентни патогени, срещу които много от противотуберкулозните лекарства са неефективни. В тези случаи лечението е много по-трудно и продължително.
Туберкулозата е световно заболяване, което е сравнително рядко в Германия, с около пет случая на 100 000 жители. Въпреки това, повече от девет милиона души по света развиват туберкулоза всяка година и болестта причинява над 1,4 милиона смъртни случая. Ситуацията в Южна Африка, както и в Източна Европа и Централна Азия е особено проблематична. Съпътстващите инфекции с ХИВ, особено в Южна Африка, и все по-бързото разпространение на мултирезистентните туберкулозни патогени в Източна Европа правят глобалната борба с туберкулозата все по-трудна. По съображения за разходи лекарствата, необходими за лечение, не са налични или са достъпни само в ограничена степен в много страни.
Причини и рискови фактори
Туберкулозата се причинява от щама Mycobacterium tuberculosis, който включва няколко бактерии. В Германия туберкулозният патоген Mycobacterium tuberculosis се среща почти изключително, който обикновено се предава от болни хора на здрави хора по въздуха чрез капкова инфекция - т.е. чрез вдишване на кашлица, плаващи във въздуха.
Инфекцията с бактерията обаче не означава, че болестта неизбежно ще избухне. В повечето случаи има само скрита (латентна) инфекция, която не разболява човека. Изчисленията предполагат, че около една трета от населението на света, т.е. повече от два милиарда души, е латентно заразено с туберкулоза. Броят на заболяванията със симптоми обаче е далеч по-малък. При заразените хора със средна здравна конституция заболяването се среща само в пет до десет процента от случаите. За разлика от тях туберкулозата често засяга хора с нарушена имунна система. Тази група включва основно хора със сериозни и хронични заболявания и възрастни хора. Ако влязат в контакт с патогена на туберкулозата, съществува риск от 20 до 40 процента от развитие на болестта. Следните фактори, наред с други, увеличават вероятността от развитие на туберкулоза:
• ХИВ инфекция
• наркомания
• алкохолизъм
• бездомност
• захарен диабет
• Лечение с лекарства, потискащи имунната система (имуносупресивни) (например при ревматоиден артрит)
Симптоми
Туберкулозата е хронично инфекциозно заболяване. В над 80 процента от случаите по света се проявява като белодробна туберкулоза. Това е почти изключително в Германия. Инкубационният период, т.е. периодът от време до появата на признаци на туберкулоза след инфекция, е около шест до осем седмици. В началото на белодробната туберкулоза се появяват неспецифични симптоми като кашлица, нощно изпотяване и леко повишена температура. С напредването на болестта може да се появи по-висока температура. В допълнение, кашлицата се увеличава, което обикновено е придружено от зеленикави или кървави храчки. Въпреки това, в някои случаи туберкулозата протича без симптоми дълго време.
Ако патогенът се бори успешно от имунната система и се държи под контрол, без да се появяват симптоми, това се нарича латентна туберкулозна инфекция. Ако, от друга страна, все още може да се открие изолиран, нодуларен фокус на възпаление (който обикновено е в белите дробове), който впоследствие се капсулира, има първична туберкулоза (първичен стадий на туберкулоза).
Ако туберкулозният фокус (първичен афект) в белите дробове е напълно капсулиран, това се нарича „затворена“ туберкулоза; няма риск от инфекция за другите. При „отворена“ туберкулоза обаче туберкулозните бактерии могат да се освободят през дихателните пътища чрез кашлица. Особено голям брой патогени възникват, когато туберкулозният фокус (каверна) се стопи, когато е свързан с дихателните пътища.
Като усложнение, особено при хора с отслабена имунна система, туберкулозните огнища на заболяването могат да се разпространят в други органи чрез лимфните или кръвоносните съдове, например в бъбреците и надбъбречните жлези, мозъка и гръбначния мозък, ларинкса, гениталните органи, червата и лимфните възли., костите и ставите. При така наречената милиарна туберкулоза има не само тежко белодробно засягане, но и разпространение на болестта чрез кръвта по принцип във всички органи. Друго сериозно усложнение е туберкулозният менингит (менингит).
Чрез реактивиране на туберкулоза, която преди това е била контролирана от имунната система, така наречената пост-първична туберкулоза може да се развие години или дори десетилетия след инфекция. Това обаче се случва главно, когато защитните сили на организма са отслабени (вижте причините и рисковите фактори). Дори и тогава обикновено са засегнати белите дробове (в 80 процента от случаите). Но други органи също могат да бъдат засегнати от туберкулоза (например като костна, ставна или урогенитална туберкулоза).
Ако не се лекува и ако имунната система е лоша, туберкулозата може да доведе до трайно увреждане на органите. Рядко - и често се насърчава от неадекватно лечение или придружаваща имунна недостатъчност, например чрез ХИВ инфекция - туберкулозата е фатална.
диагноза
Диагнозата на туберкулозата може да бъде трудна поради липсата или неспецифичните симптоми. Продължителната кашлица, особено във връзка с нощно изпотяване и храчки, може да показва туберкулоза - особено ако са налице определени рискови фактори.
Ако има съмнение за туберкулоза, лекарят може да разследва това, като специално разпита пациента (анамнеза) и установи всички рискови фактори, които могат да присъстват.
Рискови фактори, които благоприятстват или правят появата на туберкулоза по-вероятна:
- Случаи на туберкулоза в близост
- Престоява в рискови зони за туберкулоза
- ХИВ инфекция
- Сериозни хронични заболявания
- алкохолизъм
- Лечение с имуносупресивни лекарства (например при ревматоиден артрит)
За надеждна диагностика на туберкулозата обикновено са необходими няколко метода за изследване.
Надеждната диагноза на туберкулозата е от съществено значение бактериологично изследване. По време на това изследване се анализира закашляният секрет (храчки) или секретът от дихателната тръба или бронхите. За микроскопско откриване на патогена на туберкулозата обаче е необходимо по-голямо количество бактерии. Следователно е обичайно да се извършва културно откриване на патогените на туберкулозата паралелно на микроскопските изследвания, като се отглеждат в хранителна среда. Това позволява да се диагностицира туберкулоза, дори ако броят на бактериите е нисък, но тази процедура отнема около три до четири седмици.
При проблемни случаи има и по-бързи методи за откриване, които определят дали бактериите растат в културата. Така нареченият Техники за усилване на нуклеинова киселина Подобно на PCR, въпреки че туберкулозните патогени (или тяхната генетична информация) могат да бъдат открити директно, те не казват нищо за това дали патогените са все още живи или са стари, убити бактерии. Съвременните методи, които бяха разработени през последните години, успяха много да съкратят времето до надеждна диагноза.
Освен това a Рентгеново изследване - обикновено се допълва от компютърна томография (КТ) - може да се използва за диагностика. Туберкулозните огнища в белите дробове могат да се видят особено добре при рентгенови лъчи и може да се определи и стадият на заболяването. Въз основа на вида на белодробното засягане могат да се определят и специални форми на туберкулоза, като милиарна туберкулоза (вж. Раздел Симптоми) или плеврит.
С помощта на Туберкулинови кожни тестове може да се определи дали има инфекция с туберкулозния патоген или - което е по-често случаят - съществува ли. Все още се използва главно с малки деца. Този тест може да открие туберкулозна инфекция, преди симптомите да се проявят. Въпреки това, той не предлага надеждна диагноза. Лекарят инжектира малко количество туберкулин (= част от патогена на туберкулозата) в предмишницата. Изчаква се реакцията на тялото. Кожният тест за туберкулин може да бъде положителен, ако тестваното лице веднъж е получило ваксинация срещу туберкулоза (BCG ваксинация).
Интерферон гама тестове са заменили до голяма степен туберкулиновия кожен тест при възрастни. Вие имате предимството да реагирате само на Mycobacterium tuberculosis, а не и на други видове Mycobacteria като щама, използван за BCG ваксинация. В противен случай тяхната информативна стойност е сравнима с тази на кожния тест. Те също не посочват дали има налична туберкулозна инфекция или заболяване.
Ако лекарят е диагностицирал туберкулоза, която се нуждае от лечение, той е законово задължен незабавно да докладва това на отдела за обществено здраве (задължение за докладване). Това важи и ако окончателното доказателство чрез бактериологични тестове все още не е налице. След това здравният отдел може да предприеме превантивни мерки и например да информира лица за контакт или да ги извика за прегледи. Тази мярка е предназначена за предотвратяване или ограничаване на разпространението на туберкулоза.
терапия
Туберкулозата обикновено може да се лекува добре с лекарства. Лекарите предписват комбинация от различни антибиотици. Лечението на "отворена" туберкулоза почти винаги изисква хоспитализация, докато съществува остър риск от инфекция.
Следните четири активни съставки се използват предимно за комбинирано антибиотично лечение:
- Изониазид
- Рифампицин
- Етамбутол
- Пиразинамид
Стандартната терапия за туберкулоза е шестмесечно медикаментозно лечение. Обикновено започва с четирите активни съставки изониазид, рифампицин, етамбутол и пиразинамид. След два месеца пиразинамидът и етамбутолът се преустановяват и лечението с другите две активни вещества продължава четири месеца.
Ако има непоносимост, има редица резервни лекарства. Други лекарства също се използват, ако в хода на лечението се окаже, че туберкулозните патогени са нечувствителни към отделни препарати. Ако има такива съпротиви и някои или дори всички от така наречените лекарства от първа линия, изброени по-горе, не могат да се използват лекарства от втора линия. Те са много по-малко ефективни и много по-скъпи от лекарствата от първа линия. След това лечението може да продължи повече от година.
Консултантски експерт
Професор д-р мед. Д-р PH Тимо Улрихс е учил и докторантирал в Университета на Филипс в Марбург. Времето като лекар в Шарите в Берлин беше последвано от следдипломна стипендия в Медицинското училище в Харвард в Бостън и в Медицинския колеж Алберт Айнщайн в Ню Йорк. След това провежда изследвания в Берлин в Института по инфекция на Макс Планк по въпроса за имунологията и микробиологията на туберкулозата. От 2006 до 2012 г. работи като консултант в отдела за международна здравна политика в германското министерство на здравеопазването. Тимо Улрихс е професор и ръководител на международната програма за спешна помощ и помощ при бедствия в Университета за приложни науки Akkon от август 2012 г. Тимо Улрихс ръководи секцията по туберкулоза на форума Metschnikow, неправителствена организация, която насърчава научното сътрудничество с Източна Европа.
- Когато витаминните хапчета са полезни; аптечно списание
- Болест на Верлхоф (имунна тромбоцитопения); аптечно списание
- Изпражнения Какво разкриват отделянията; аптечно списание
- Ултразвуково изследване вълна; r тя е добра; аптечно списание
- Пелин; Лексика за лечебни растения; аптечно списание