Тазобедрена дисплазия и вродена дислокация на тазобедрената става
Д-р мед. Йохен Юнг и д-р. мед. Майкъл услуга
Диагностицирал ли е Вашият лекар дисплазия на тазобедрената става (= нарушение на съзряването на тазобедрената става) или вродена дислокация на тазобедрената става (= изкълчване на тазобедрената става) при Вашето дете? По време на стрес в клиниката лекарите често нямат достатъчно време, за да ви обяснят подробно клиничната картина. Не е необичайно по-късно да възникнат въпроси за клиничната картина и възможностите за лечение.
Следващите обяснения трябва да ви доближат до клиничните картини на дисплазия на тазобедрената става и дислокация на тазобедрената става, да покажат причините и възможностите за лечение и да отговорят на следните въпроси:
Какво е дисплазия на тазобедрената става?
Има три степени на тежест:
Забавяне на съзряването на тазобедрената става (дисплазия)
Непълна дислокация на тазобедрената става (сублуксация)
Пълна дислокация на тазобедрената става (дислокация)
1. Забавяне на зреенето на тазобедрената става (тазобедрена дисплазия)
Дисплазия на тазобедрената става се среща при около 3 на 100 деца и поради това е често срещано заболяване при новородени. Поради липсата на растеж на тазобедрената кухина, тазобедреният покрив е твърде стръмен и/или твърде малък. В резултат на тази малформация главата на бедрената кост не е покрита правилно (т.нар. „Сдържане“) и тазобедрената става заплашва да се измести.
2. Непълна дислокация на тазобедрената става (сублуксация)
В случай на непълна дислокация на тазобедрената става („сублуксация“), главата на бедрената кост вече не е правилно позиционирана в ставата; обаче все още не е напълно изместена. При това състояние ставата заплашва да се изкълчи напълно или поне да прерасне в деформирана форма. Това обикновено води до много ранно износване на тазобедрената става.
3. Пълна дислокация на тазобедрената става (дислокация)
Когато тазобедрената става е напълно изкълчена („изкълчване“), главата на бедрената кост е напълно изкълчена от ацетабулума. Тази форма е най-тежката форма, но е сравнително рядка с около 0,2% от случаите. Момичетата са засегнати много по-често от момчетата (приблизително 6 пъти по-често). Като правило, с тази форма ацетабулумът е само много неадекватно проектиран и не може да задържи главата на бедрената кост.
Как да разпознаем дисплазия на тазобедрената става?
От 1996 г. изследването за тазобедрена дисплазия и дислокация на тазобедрената става е неразделна част от прегледа U3 (6 седмици след раждането). Определено трябва да отидете на този безплатен преглед, за да сте сигурни, че детето ви няма дисплазия на тазобедрената става. Ранното диагностициране е от решаващо значение, тъй като колкото по-рано се признае заболяването, толкова по-големи са шансовете за възстановяване. Ако за вашето семейство е известно, че има проблеми с тазобедрената става или ако детето ви е родено чрез цезарово сечение в седалищно или седалищно положение, рискът от дисплазия на тазобедрената става при вашето дете се увеличава. В такива случаи трябва да обърнете специално внимание на резултата от изследването.
Стандартният преглед включва физически преглед, по време на който Вашият лекар проверява подвижността на тазобедрените стави (инхибиране на разпръскването), дължината на крака (асиметрия на гънките) и стабилността на тазобедрените стави (така нареченият знак Ortholani).
Следва ултразвуково сканиране на тазобедрената става, което е безболезнено за вашето дете и без опасно облъчване. Ултразвуковото изследване на тазобедрената става е най-безопасният метод за изследване на тазобедрените стави при бебета.Той е разработен от проф. Граф (Stolzalpe, Австрия) през 80-те години. За ехографско изследване детето ви ще бъде поставено в U-образна купа. След това върху ханша се нанася специален гел. След това лекарят изследва двата ханша един след друг с помощта на ултразвуковия апарат. За всяка тазобедрена става се създават две ултразвукови изображения. След това тези изображения се измерват; Определят се два ъгъла (алфа и бета ъгли), според които на всеки бедро се присвоява вид. В зависимост от вида или резултата се започва целево лечение:
Тип
Алфа ъгъл
Бета ъгъл
терапия
Да (зрял ханш)
Ib (зрял ханш)
IIa
Начало (физиологично) забавяне на осификацията
IIa (+) подходящи за възрастта
няма терапия, но е необходим контрол
IIa (-) (до 3-месечна възраст) с дефицит на зреене
Контрол в гранични случаи, обикновено разпръскване
IIб (след 3-месечна възраст) „истинско“ забавяне на осификацията
IIв (всяка възраст) критичен или уязвим бедро
Незабавна терапия с разтегателен панталон или шина (ще се влоши, ако не се лекува)
Д. (на всяка възраст) децентриране на тазобедрената става
Необходима е незабавна терапия, безопасно обездвижване (напр. Гипс на Fettweis)
IIIa (без структурно нарушаване на хрущяла)
Незабавна терапия, хоспитализация, намаляване на размера
IIIб (със структурно нарушение на хрущяла)
виж IIIa, необходима е добра глава и ниско положение
IV
Незабавна терапия, прием в болница, намаляване (намаляване)
Рентгеновото изследване на бедрата все още е на заден план: малко след раждането голяма част от тазобедрената става се състои от хрущял, който не е показан на рентгеновото изображение. С възрастта ултразвуковото изследване става по-малко надеждно и рентгеновото изследване го замества. След около 9 месеца вкостеняването се е увеличило толкова много, че ултразвуковото изследване вече не дава надеждни резултати. Ядрено-магнитен резонанс (ЯМР) играе роля при дисплазия на тазобедрената става само в специални случаи като сложни процеси по време на контрола на лечението.
Как се лекува дисплазия на тазобедрената става?
Целта на лечението е да се облекчи все още хрущялният тазобедрен покрив, за да се насърчи безпрепятствено последващо узряване на тазобедрения покрив. Основният принцип е, че ранното откриване е от решаващо значение:
- Колкото по-рано започне терапията, толкова по-голям е шансът за възстановяване!
- Колкото по-рано започне лечението, толкова по-кратко е времето за лечение!
В зависимост от вида на тазобедрената става (виж таблицата), има различно лечение, което отнема повече време, толкова по-лоша е дисплазията. В случай на по-леки форми, разстилащата обработка обикновено е достатъчна, за да позволи на покрива на зърното да узрее („широка обвивка“, „разстилащи гащи“). Главата на бедрената кост се избутва обратно в „гнездото“ („центриране“), което й позволява да узрее. Успехът на лечението се проверява чрез редовни ултразвукови изследвания, за по-леки форми обикновено на всеки 4 до 6 седмици. Въз основа на курса на ултразвук, лекарят определя по-нататъшната продължителност на лечението.
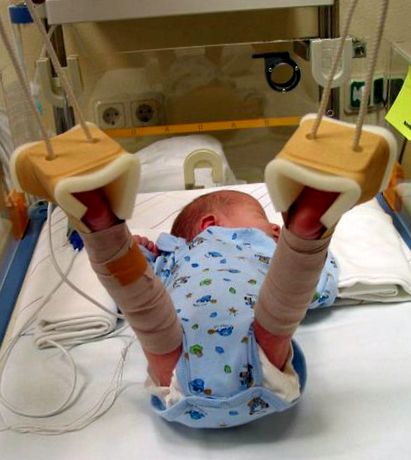
В случай на по-тежки форми („сублуксация“, „дислокация“, типове D, III-IV), такова лечение не е достатъчно. Тук ставата трябва да бъде „намалена“ („редукция“) и след това обездвижена. Съществуват различни алтернативи на терапия в зависимост от възрастта на новороденото и тазобедрения тип, една или повече от които се изискват индивидуално. Това включва „издърпващо лечение“ от няколко дни до няколко седмици („разширение над главата“), специално ортопедично лечение като така наречената „превръзка Pavlik“ или „шина на тазобедрената става в Тюбинген“. В такива случаи напр. след „тракционна обработка“, стабилизирана в мазилка от Париж (напр. „мазилка на Фетвайс“) за период от няколко седмици.
Понякога бедрото не може да се регулира дори с тези мерки, така че трябва да се провери дали в ставата има пречка за настройката. За това се извършва артрография, т.е. ставата, показана под анестезия с контрастно вещество. По този начин можете да проверите дали напр. Възпалителната тъкан е удебелена, което предотвратява утаяването на главата на бедрената кост. В такива случаи е необходима така наречената „отворена настройка“: По време на операция ставата се отваря, „обезпокоителната“ тъкан се отстранява и главата на бедрената кост се поставя обратно в гнездото.
Ако артрографията не открие пречка за изправяне, лекарят може по-добре да оцени позицията, в която бедрото е изправено и стабилно чрез показване на ставата с контрастно вещество. След това ставата, с или без операция, се излива в изправено положение за 4 до 8 седмици. В такива случаи след това се извършва ядрено-магнитен резонанс, за да се провери правилното положение на ставата в гипса. След отстраняване на мазилката от Париж, има друго разпръскване или шина.
Практическа информация за обработка с гипс: Дете в гипс трябва да бъде най-добре облечено с тяло с копчета в чатала и, ако е необходимо, с широки панталони. Краката обикновено са адекватно защитени с по-дебели чорапи. Краката обикновено са достатъчно затоплени от гипса. Спален чувал трябва да се тегли върху него само при изключително студено време. Транспортът на детето в нормална количка обикновено вече не е възможен от определен размер. Има специални колички, които могат да се регулират по ширина. Запитване към здравноосигурителната компания може да бъде много полезно. Като алтернатива може да се използва и двойна количка. Транспортирането му с кола е много по-трудно. Подходящи са само няколко детски седалки. Специална детска седалка се предлага само от една компания и на около 450 EUR е доста скъпа. Чрез поставяне на възглавница или клин (например от стиропор) отдолу в комбинация с нископрофилна седалка, понякога може да се създаде евтина алтернатива.
Автори
Д-р мед. Йохен Юнг и д-р. мед. Майкъл Диенст работи в ортопедичната университетска клиника Хомбург/Саар.
Контакт
Д-р мед. Jochen Jung/Dr. мед. Майкъл услуга
Специална педиатрична ортопедична консултация
Ортопедична университетска клиника
66421 Хомбург/Саар
Тел.: 06841/1624520
Факс: 06841/1624580
Създаден на 21 октомври 2004 г., последно променен на 11 октомври 2011 г.
- Пиле - зеленчукови яхнии рецепти на мама - със снимка и информация за калориите
- Консумация на калории E-Bike vs Bicycle Кой е мързелив тук! NextPit
- Най-честите причини за еректилна дисфункция Пролет
- Допълнителни калории Зимна череша Ябълка карамел
- Фигурно пързаляне с консумация на калории - в безплатния фитнес лексикон в Интернет