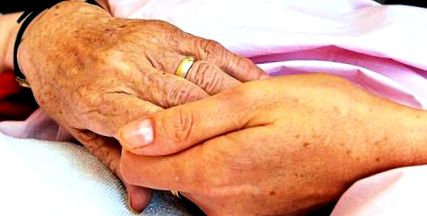
Как да помогнем на близките да умрат
Палиативни грижи Как да помогнем на близките да умрат
Класическата медицина иска да лекува. Палиативната медицина има за цел да облекчи страданието там, където изцелението вече не е възможно. Той е включен в правилника за медицински изследвания от десет години, но все още има голяма несигурност сред населението относно неговия смисъл и задача - какъвто е случаят с темата за смъртта като цяло.
Петра К. (името е променено от редактора) страда от множествена склероза. Тя е прикована към леглото от две години, вече не може да говори, да поглъща твърда храна, да вижда или да се движи. Силата е достатъчна за малки шумове на възмущение. Така че тя вече ясно казва: Тя вече не иска да яде или пие. Родителите й, които от години се грижат за нея 24 часа на ден, не искат да приемат това. Не можете да оставите дъщеря си да гладува и да умре от жажда!
Тогава в къщата влиза екип от Специализирана извънболнична палиативна грижа (SAPV). Това включва лекари, медицински сестри и понякога социални работници. Екипът дава ясно на семейството, че „нека умре“ няма нищо общо с „нека гладува“. Д-р Матиас Деманд, интернист, онколог и водещ специалист по палиативна медицина в екипа на SAPV в Щраубинг обяснява: "Пациентът не умира, защото вече не яде. Вместо това, той вече не яде, защото умира." Още през 2004 г. Германската медицинска асоциация заяви в своите насоки, че основните грижи за умиращите не винаги включват прием на храна и течности, "защото те могат да бъдат тежко бреме за умиращите".
Твърде много течност е вредно
Във фаза на умиране тялото вече не е в състояние да преработва храна и дори храненето в сонда е трудно поносимо. Същото се отнася и за течностите: „Във фазата на умиране често не сте жадни, твърде много течности са по-вредни“, казва Деманд. Лекарите по палиативни грижи също обясняват на бащата на Петра К., че не прави нищо на дъщеря си, ако продължава да й дава вода, въпреки че не е жадна. Това само ги кашля, натрупва се в белите дробове и в тялото и „благоприятства смъртоносната дрънкалка“, казва Деманд.
Родителите на Петра в крайна сметка спират да се хранят и да лъжат вода. В резултат на това слуховете се разпространиха около селото, те оставиха дъщеря си да умре от глад. Съвременните европейци са загубили знанията за умирането, които се предават от поколение на поколение от зората на човечеството. "Проблемът в нашето общество е, че умирането е маргинализирано, казва Деманд," както в общественото съзнание, така и в пространството. Пространствено е пренесено от семейната среда в болници и е психически табу. " Една от целите на палиативните грижи и медицината е да променят това състояние на невежество. Да повиши осъзнаването, че умирането и смъртта са част от живота.
Раждането и смъртта са естествени
Проф. Джан Доменико Боразио се бори в Центъра за палиативна медицина към Университетската болница в Мюнхен, за да гарантира, че всички студенти по медицина трябва да учат палиативна медицина. Той имаше успех с него преди десет години. Неговата книга „За умирането“ от 2013 г. е стандартна работа в тази област и обяснява, дори и за миряни, как протича процесът на умиране и как пациентите, роднините и лекарите могат съвместно да направят това последно пътуване възможно най-безсимптомно.
Основната идея на Боразио е, че подобно на раждането смъртта е и фино контролиран естествен процес, в който човек не трябва да се намесва, ако е възможно. Ако няма перспектива за изцеление и смъртта е започнала, човек трябва да остави природата да поеме своето - и само „да облекчи стресовите явления колкото е възможно повече“, казва Деманд.
Прогресивната слабост, загуба на апетит, нарушено съзнание и промени в дихателния ритъм са съвсем нормални странични ефекти от умиращия процес. Дори така наречената смъртна дрънкалка в края е нормална: тялото просто вече не може напълно да премахне секрета от белите дробове. Шумът звучи страшно, "но това е много по-стресиращо за роднините, отколкото за умиращия", казва Деманд. В този момент той обикновено вече не е в съзнание и вече не възприема дрънкането или дрънкането като недостиг на въздух. „Много, много важно е семейството да знае - иначе те смятат, че любимият им човек се задушава“. Ако роднините все още не могат да се справят с това, те могат да се обадят на екипа на SAPV. - Тогава ние стоим до тях.
Но екипът на SAPV е отговорен само за особено сложни смъртни случаи. Ако човек намалява бавно в напреднала възраст или умира от заболяване, чиито симптоми могат да се управляват добре от лекуващите лекари, достатъчна е нормална амбулаторна палиативна помощ (AAPV) - обикновено от семейния лекар. „Задухът, болката и гаденето също могат да бъдат лекувани добре от семеен лекар“, казва Деманд. Borasio също така пише, че до 90 процента от смъртните случаи могат да станат у дома с обучени семейни лекари и евентуално помощници в хосписа без никакви проблеми.
Сериозно прогресивно болен
Само ако пациентът има тежко, прогресиращо заболяване с ограничена продължителност на живота обикновено само няколко седмици и се появят сложни оплаквания, това е случаят за експертите в специализираната извънболнична палиативна помощ.
Те се борят с болката, например, като използват лекарствена помпа или, ако има недостиг на въздух, изтеглят течност от белите дробове. Според Demandt границата между AAPV и SAPV е плавна. Кога се предписва специализираната грижа зависи и от „това, което общопрактикуващият лекар вярва в себе си“. Особено при хора като Петра К., които умират у дома, определена подкрепа за палиативни грижи е много важна - за пациента и близките.
Четири палиативни измерения
Има четири измерения на грижите към палиативната медицина: Първото е физическо и включва грижи и медицинска помощ. Освен всичко друго, страховете са намалени в психологическо измерение. Също и тези на роднините, като този на бащата на Петра К., да оставят дъщеря му да умре от глад. Духовното измерение е "не непременно религиозно", каза Деманд. Ритуалите в края на живота водят до по-голяма емоционална сигурност за пациентите и роднините. И накрая, социалното измерение е важно. Екипът за палиативни грижи се опитва да създаде стабилна социална мрежа или да укрепи съществуваща. Понякога се включва и хосписна асоциация за посещения, дискусии и проста помощ.
Социалното измерение включва също така актуализиране на болногледачите и тяхното включване. Болногледачите и роднините: Те са най-важното за повечето умиращи хора. Служителите на екипа за палиативни грижи обясняват какво могат да направят за пациента отвъд самото присъствие. Единият вариант е да помогнете с поддръжката. Някои от тях така или иначе се грижат за себе си, но „от определено ниво на грижи препоръчваме да бъде извикана служба за грижа, за да се облекчи тежестта“, казва Demandt. Никой не трябва да се чувства виновен, защото не може да се накара да избърше дупето на болния.
Да бъдеш там за умиращите
Най-важното е "да бъдем там за умиращите", казва Деманд. А грижите включват и прости дейности като приготвяне на лекарства. Психичното здраве на близките също е важно за практикуващия палиативни грижи.
Обикновено помага на роднини, ако могат да бъдат активни. Хранене и вливане на вода толкова дълго, колкото пациентът желае, включване на музика, запалване на арома лампа - всички тези дейности намаляват чувството, че трябва да гледате безпомощно смъртта. Желанията на пациента винаги са на първо място. Иска ли му се да пие, да слуша музика или да вдишва аромата на мента?
Ако умиращите вече не могат да говорят, е полезно, ако преди това са записвали такива неща в така наречения „сензорен декрет“, който някои хоспис асоциации разпространяват. Например пациентите записват кои аромати им харесват, кои песни или кой крем за кожа. Петра К. има арома лампа с лавандулово масло на перваза на прозореца. Когато се чувства неспокойна, майка й включва CD плейъра. Еня пее, а Петра се отпуска.
Ако умиращият обича ананас, възможно е например внимателно да се намокри устната лигавица с парче ананас. Тъй като дишането изсушава устата и причинява „някакво чувство на жажда“, което не се дължи на липса на течности, казва Деманд. Грижите за устната кухина са много важна задача за роднините, тъй като медицинският персонал, социалната станция и екипът за палиативни грижи не могат да бъдат там през целия ден, за да поддържат устната кухина влажна. Член на екипа за палиативни грижи, специализиран в грижата за устната кухина, обяснява как да поддържате лигавицата влажна с плодове, спрей за уста или влажни тампони.
Дишане срещу страх
Респираторен терапевт от екипа на Demandt също показва на роднини и пациенти как могат да облекчат безпокойството с помощта на дихателни упражнения заедно. Всеки трябва да премине през този труден момент психически здрав. Въпреки това някои семейства заплашват да рухнат под тежестта. „Получаването на помощ за умиращия и за себе си и приемането му не е лесно“, казва Деманд. „Да осъзнаеш„ не мога повече да правя това и имам нужда от помощ “е невероятно постижение!“ Постижение, което родителите на Петра К. се нуждаеха от месеци. Откриха, че е слабо, че вече не могат да се справят сами и не искат непознати в къщата. Тогава те осъзнаха: Екипът за палиативни грижи и медицинските сестри бързо не бяха вече непознати.
Някои не искат никаква помощ до края, дори ако спешно се нуждаят от нея. Екипът за палиативни грижи също приема това, тъй като „волята на пациента е нашият основен приоритет, независимо докъде мислим, че може да бъде“. Една точка, която е много важна. Отново и отново хората вярват, че практикуващите палиативни грижи ускоряват смъртта, ако е необходимо против волята на пациента и техните роднини. Но това не е вярно.
Облекчете страданието
Според Demandt активната евтаназия иска да "премахне процеса на умиране". Съкращава живота с него. Палиативната медицина, от друга страна, не съкращава живота, но облекчава страданията, доколкото е възможно. Винаги в хармония с волята на умиращия и неговото семейство. За да работи това безпроблемно, е полезно да имате предварително указание, в което пациентът е записал своите желания за медицинска помощ. Това също улеснява близките. Разположението ги освобождава от вземане на важни решения.
В дългосрочен план роднините се възползват от трудната задача да се грижат за умиращите, казва Деманд: „Ако придружавате роднина, това прави мъката по-лесна“. Можете да превърнете скръбта в нещо градивно за бъдещето. Виждането на целия процес на умиране и по този начин разбирането му до известна степен улеснява приемането на смъртта. Братът на Петрас К. също. Той се грижеше и придружаваше сестра си през последните седмици от нейния живот. „Голяма част от мъката работи - казва той след погребението,„ Вече свърших “.
Как да получа палиативни грижи?
Общите палиативни грижи се осигуряват от семейния лекар или друг лекуващ лекар с основно обучение по палиативна медицина. От 2007 г. неизлечимо болни хора със сложни оплаквания и кратка продължителност на живота също имат законно право на специализирана извънболнична палиативна грижа (SAPV). Прави това, което прави палиативното отделение в болницата.
Всеки лекар може да предпише SAPV. Той е безплатен за пациентите и не натоварва бюджета на резидентните лекари. Ако искате екип за SAPV за себе си или за свой роднина, трябва да говорите с лекуващия лекар.
Последна помощ
Повечето хора искат да умрат у дома. За да се направи това възможно и да се предадат основни знания в областта на смъртта, смъртта и скръбта на роднините, от няколко години съществуват така наречените курсове за „последна помощ“. Курсовете дават основни знания и умения за справяне с умиращите.
Всеки курс се състои от четири допълнителни модула:
Придружаване/грижа за умиращите
Вземете предпазни мерки и решете
Облекчаване на симптомите
сбогувайте се
- Диета на планетарното здраве - Здраве за човека и планетата
- Проблем със затлъстяването 90 милиона души ще умрат от затлъстяване
- Най-рядката кръвна група в света Само 43 души имат това - здраве - FOCUS Online
- Мит или факти Навици на хранене Защо някои хора просто не напълняват - здраве
- Проект Здравословен начин на живот - Това са стълбовете на здравето evidero