Хората с диабет са изложени на висок риск от инсулт и нещата стават трудни след ТИА
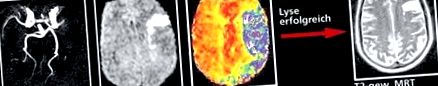
MR ангиография и специална ЯМР за инсулт. Необратимо увредената област е бяла в дифузионния ЯМР (център вляво). Потенциално застрашените зони са много по-големи (сини в перфузионния ЯМР). Лизисът спаси тези области.
Най-малко 20 процента от всички пациенти с инсулт в Германия са диабетици. Като цяло рискът от апоплексия е два до четири пъти по-висок при диабет. Ако има други сърдечно-съдови рискови фактори като тютюнопушене, липса на упражнения или нарушения на метаболизма на липидите, рискът се увеличава.
„Например диабетиците с изразено високо кръвно налягане имат десеткратно повишен риск от инсулт“, казва професор Франк Ербгут от Нюрнбергската клиника. В допълнение към добрия контрол на кръвната захар, оптималното лечение за хипертония и други съдови рискови фактори е дори по-важно при диабетиците, отколкото при недиабетните. И преди всичко е важно да не губите време за превенция, както докладва неврологът в Diabetes Update в Дюселдорф.
Висок риск от инсулт дори при диагностициране на диабет
Рискът от инсулт не само се увеличава в хода на метаболитното заболяване, но вече се увеличава значително при диагностициране на диабет. Това е доказано в канадско проучване (Stroke 38, 2007, 1739). Той анализира данните на 12 272 диабетици, на които за първи път е предписан орален антидиабет (ние докладвахме). В рамките на пет години около 9% от тях трябваше да отидат в клиника поради инсулт. Честотата на инсултите при диабетици е била 642 на 100 000, повече от два пъти по-висока от нормалната популация (313 на 100 000).
Както се очаква, честотата на събитията се увеличава с възрастта. Инсулт е документиран при един процент от 30 до 44-годишните, десет процента от 60 до 74-годишните и 19 процента от тези с диабет на възраст над 75 години. Колкото по-млади са пациентите, толкова по-голям е рискът от инсулт в сравнение с общата популация. При диабетици на възраст над 75 години рискът е бил 1,8 пъти по-висок от този при хората на същата възраст в нормалната популация.
Предотвратяването на апоплексия не може да бъде отложено.
Възрастните от 45 до 59 години са имали 3,6 пъти по-висок риск в сравнение с тях. При пациентите на възраст 30 до 44 години рискът се увеличава с фактор 5,6. Още през първите пет години от заболяването пациентите са имали риск от инсулт, който съответства на десетгодишен възрастен човек от нормалната популация. "Вероятно мозъчно-съдови увреждания на съдовете се появяват дори преди хипергликемията в контекста на инсулинова резистентност", каза Erbguth.
Следователно ранната последователна профилактика на инсулта е изключително важна при диабета. Това се отнася и за вторичната профилактика, както показва проучване при пациенти с преходни исхемични атаки. „Пациентите често само случайно съобщават за TIA, но все още има спешна нужда от действия“, каза Erbguth. Според него 10 до 12 процента от всички пациенти с ТИА - включително недиабетици - ще получат инсулт през следващото тримесечие, като рискът е най-висок през първите 48 часа.
Поради това е препоръчителна последователна вторична профилактика с инхибитори на тромбоцитната функция, статини и понижаване на кръвното налягане след TIA. Проучването EXPRESS * във Великобритания показа голямата полза от ранната последователна превенция (Lancet 370, 2007, 1432). За проспективното проучване са записани 91 000 пациенти в 63 общопрактикуващи практики и всички ТИА и леки инсулти са документирани при тях през следващите няколко години.
В начална фаза на проучване от почти две години и половина семейните лекари изпращат засегнатите на неврологична консултация. След това невролозите изпратиха по факс препоръки за вторична профилактика на лекуващия общопрактикуващ лекар. Това обикновено включваше: АСК, статини, антихипертензивно лечение с периндоприл и индапамид и - ако е необходимо - други антихипертензивни лекарства. Препоръчва се орална антикоагулация при сърдечни емболии и каротидна ендартеректомия за симптоматични каротидни стенози.
Във втората, също толкова дълга фаза на проучване, пациентите бяха насочени към клиника за инсулт или отделение за инсулт веднага след TIA или лек инсулт. Всички терапии са започнати по-бързо и по-често през тази фаза, включително орална антикоагулация и каротидна хирургия.
Резултатът: В първата фаза на проучването около 10% от пациентите са претърпели инсулт в рамките на 90 дни (32 от 310 пациенти). Във втората фаза това бяха само 2 процента (6 от 281) през трите месеца след събитието. Разликите в резултата от лечението също са значителни, когато се анализират само пациенти с TIA или само пациенти с лек инсулт.
Необходима е интензивна терапия в рамките на три месеца след TIA
„Важно е да имаме незабавна патофизиологично ориентирана диагноза и започване на структурирана вторична профилактика“, подчерта Ербгут: „В острата и пост-острата фаза интегрираната грижа за пациентите би била полезна.“ След третия месец рискът от инсулт намалява, така че грижите след това могат да продължат както преди с намалена сила.
* Ефект от спешното лечение на преходна исхемична атака и лек инсулт върху ранен рецидивиращ инсулт
ЗАКЛЮЧЕНИЕ
Хората с диабет тип 2 са изложени на висок риск от инсулт при диагностициране. Рискът се увеличава от сърдечно-съдови рискови фактори като пушене, хипертония и хиперлипидемия. В допълнение към добрия контрол на кръвната захар, оптималното лечение за хипертония и други съдови рискови фактори е дори по-важно при диабетиците, отколкото при недиабетните. Пациентите след преходни исхемични атаки трябва да получават интензивно лечение в продължение на три месеца. (лед)
- Отслабнете след раждането Как да сплескате стомаха си отново -
- Отслабване след бременност
- Отслабнете след бременност Интервю с акушерка -
- Лечение на оплаквания след намаляване на стомаха - ръководство - здраве
- Упражняваща терапия след поставяне на нов тазобедрен съд - съветник - здраве