Холецистит
Холецистит - Различни по етиология, протичане и клинични прояви на възпалителната лезия на жлъчния мехур. Придружени от болка в десния хипохондриум, отдайте на дясната ръка и ключицата, гадене, повръщане, диария, метеоризъм. Симптомите се появяват на фона на емоционален стрес, лошо хранене, злоупотреба с алкохол. Диагнозата се основава на данни от физикалния преглед, ултразвуково сканиране на жлъчния мехур, холецистохолангиография, дуоденални звуци, биохимичен и общ кръвен тест. Лечението включва диетична терапия, физиотерапия, предписване на аналгетици, спазмолитици, холеретични лекарства. Извършете холецистектомия, както е посочено.
Холецистит
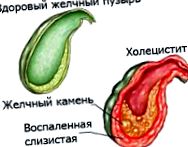
Холецистит - възпалително заболяване на жлъчния мехур, което се съчетава с двигателно-тонична дисфункция на жлъчната система. 60-95% заболяване на пациента, свързано с наличието на камъни в жлъчката. Холециститът е най-честата патология на коремните органи, това е 10-12% от общия брой заболявания в тази група. Възпалението на органите се открива при хора от всички възрасти; пациентите на средна възраст страдат от него по-често (40-60 години). Болестта засяга жените 3-5 пъти по-често. За деца и юноши се характеризира патологична форма без кости, докато калкулозният холецистит преобладава при възрастни. Заболяването се диагностицира най-често в цивилизованите страни поради хранителни навици и начин на живот.
Причини за холецистит
Основното значение в развитието на патологията е стагнацията на жлъчката и инфекциите в жлъчния мехур. Патогените могат да проникнат в органа хематогенно и лимфогенно от други източници на хронични инфекции (пародонтит, ушни инфекции и други.) Или чрез контакт от червата. Патогенната микрофлора е по-често представена от бактерии (стафилококи, Е. coli, стрептококи), по-малко вируси (хепатотропни вируси C, In), най-простите (Giardia), паразити (Ascaris). Нарушение на употребата на жлъчка от жлъчния мехур се случва при следните състояния:
- Жлъчнокаменна болест. Холециститът на фона на JCB се среща в 85-90% случаи. Камъкът на жлъчния мехур причинява жлъчна обструкция. Те запушват лумена на изхода, нараняват лигавицата, причиняват язви и сраствания, подпомагат възпалителния процес.
- Дискинезия на жлъчните пътища. Развитието на патологията допринася за функционалното увреждане на подвижността и тонуса на жлъчната система. Моторно-тоничната дисфункция води до недостатъчно изпразване на органи, образуване на камъни, поява на възпаление в жлъчния мехур и каналите, провокира холестаза.
- Вродени аномалии. Рискът от холецистит се увеличава с вроденото изкривяване, белези на органите и талията, удвояване или стесняване на пикочния мехур и каналите. Горните състояния провокират нарушение на дренажната функция на жлъчния мехур, стагнация на жлъчката.
- Други заболявания на жлъчната система. Туморите засягат холецистит, кисти на жлъчния мехур и жлъчните пътища, дисфункция на клапната система на жлъчните пътища (сфинктер от Oddi, Lutkens), синдром на Mirizzi. Тези състояния могат да причинят деформация на пикочния мехур, компресия на каналите и запушване на жлъчката.
В допълнение към основните етиологични фактори има редица състояния, наличието на които увеличава вероятността от симптоми на холецистит, както рециклиране на жлъчката, така и промяна на нейния качествен състав. Тези състояния включват дисхолия (нарушаване на нормалния състав и консистенция на жлъчката), хормонални промени по време на бременност, менопауза. Развитието на ензимен холецистит допринася за редовното инжектиране на панкреатични ензими в кухината на пикочния мехур (панкреатичен рефлукс). Холециститът често се появява на фона на недохранване, злоупотреба с алкохол, тютюнопушене, адинамия, заседнала работа, наследствена дислипидемия.
Патогенеза
Застойът на кистозната жлъчка се счита за основната патогенетична връзка при холецистит. Поради дискинезия на жлъчните пътища, запушването на жлъчния канал намалява бариерната функция на епитела на лигавицата на пикочния мехур, устойчивостта на стената му към ефектите на патогенната флора. Застоялата жлъчка се превръща в благоприятна среда за размножаване на микроби, които образуват токсини и насърчават миграцията във фокуса на подобни на хистамин вещества. При катарален холецистит се появява оток в лигавицата, удебеляване на телесната стена поради инфилтрация в нейните макрофаги и левкоцити.
Прогресирането на патологичния процес води до разпространение на възпаление в субмукозните и мускулните слоеве. Намалена контрактилитет на органа до пареза, дренажната му функция се влошава още повече. В заразената жлъчка се появява примес на гной, фибрин, слуз. Преходът на възпалителния процес към съседните тъкани допринася за образуването на перивезикулен абсцес, а образуването на гноен ексудат води до развитие на флегмонозен холецистит. Поради нарушение на кръвообращението в стената на органа има огнища на кървене, появяват се области на исхемия и след това некроза. Тези промени са характерни за гангренозния холецистит.
Класификация
В гастроентерологията има няколко класификации на заболяването, всяка от които е важна, дава възможност на специалистите да приписват тези или други клинични прояви на определен вид заболяване и да избират рационални тактики на лечение. Предвид етиологията се разграничават два вида холецистит:
- Изчислено. Конкременти се намират в телесната кухина. Калкуларният холецистит представлява до 90% от всички случаи на заболяване. Може да бъде придружено от интензивни симптоми с пристъпи на билиарна колика или дълго време без симптоми.
- Не се изчислява (без камъни). Прави 10% от всички холецистити. Характеризира се с отсъствие на камъни в лумена на органа, благоприятно протичане и редки обостряния, обикновено свързани с хранителни дефекти.
В зависимост от тежестта на симптомите и вида на възпалително-деструктивните промени може да присъства холецистит:
- Остър. Придружен от тежки признаци на възпаление с насилие, ярки симптоми и симптоми на интоксикация. Болката, обща, интензивна, е вълнообразна.
- Хронична. Проявява се постепенно бавно протичане без изразени симптоми. Синдромът на болката може да липсва или да е болезнен, с ниска интензивност.
Тежестта на клиничните прояви отличава следните форми на заболяването:
- Лесно. Характеризира се със синдром на болка с ниска интензивност с продължителност от 10 до 20 минути, който се докира независимо. Рядко се разпознават храносмилателни разстройства. Обостряне настъпва 1-2 пъти годишно, не продължава повече от 2 седмици. Функцията на други органи (черния дроб, панкреаса) не се променя.
- Умерено трудно. Устойчив на болка при тежки диспептични заболявания. Обострянията се развиват по-често 3 пъти в годината, продължават повече от 3-4 седмици. Има промени в черния дроб (повишен ALT, AST, билирубин).
- Тежка. Придружен от изразена болка и диспептични синдроми. Чести обостряния (повече от 1 път на месец), дълготрайни (повече от 4 седмици). Консервативното лечение не води до значително подобрение на благосъстоянието. Функцията на съседните органи е нарушена (хепатит, панкреатит).
По вид на потока се различават процесите, разрушаващи възпалението:
- Повтарящи се. Проявява се с периоди на влошаване и пълна ремисия, през които няма прояви на холецистит.
- Монотонна река. Типичен симптом е липсата на ремисия. Пациентите се оплакват от постоянна болка, дискомфорт в дясната част на корема, разстройство на изпражненията, гадене.
- Променлив ток. На фона на постоянни леки прояви на холецистит периодично се появяват обостряния с различна степен на тежест със симптоми на интоксикация и жлъчни колики.
Симптоми на холецистит
Клиничните прояви зависят от вида на възпалението, наличието или отсъствието на зъбен камък. Хроничният холецистит се проявява по-често остро и обикновено протича на вълни. По време на периода на обостряне с безкаменна и варовита форма се появяват пароксизмални болки с различна интензивност в дясната част на корема, облъчване на дясното рамо, греблото, ключицата. Болка от недохранване, тежки физически натоварвания, силен стрес. Болковият синдром често се придружава от вегетативно-съдови заболявания: слабост, изпотяване, безсъние, състояния, подобни на невроза. В допълнение към болката има гадене, повръщане с жлъчка, аномалии на изпражненията, раздуване на корема.
Пациентите съобщават за повишаване на телесната температура до нива на треска, студени тръпки, чувство на горчивина в устата или горчивина. При тежки случаи се появяват симптоми на интоксикация: тахикардия, задух, хипотония. В калкулативна форма, на фона на персистираща холестаза, се наблюдава пожълтяване на кожата и склерата, сърбеж. Няма симптоми в случай на ремисия.В десния хипохондриум понякога има дискомфорт и тежест, проблеми с изпражненията и гадене. Холецистокардиалният синдром може да се появи периодично, характеризиращ се с болка в гърдите, тахикардия, аритмия.
Рядко се диагностицира остър холецистит без камъни, проявява се епизодичен признак болка в десния хипохондриум след преяждане, пиене на алкохол. Тази форма на заболяването често протича без лошо храносмилане и усложнения. Симптомите на холестаза се проявяват в остра калкулативна форма (болка, сърбеж, пожълтяване, горчив вкус в устата).
Усложнения
При дълъг курс може да се наблюдава преход на възпаление към близките органи и тъкани, с развитие на холангит, плеврит, панкреатит, пневмония. Липсата на лечение или късна диагноза при флегмонозна форма на заболяването води до емпием на жлъчния мехур. Преходът на гноен възпалителен процес към съседни тъкани е придружен от образуването на паравезикален абсцес. При перфориране на стената на тялото с зъбен камък или гнойно сливане на тъкани, изтичането на жлъчка в коремната кухина се случва с развитието на дифузен перитонит, който без спешни мерки може да бъде фатален. Когато бактериите попаднат в кръвта, възниква сепсис.
диагноза
Основната трудност при проверката на диагнозата е определянето на естеството и вида на заболяването. Първият етап на диагностика е консултация с гастроентеролог. Жалбоподател, изучавайки историята на заболяването, физически преглед може да постави предварителна диагноза. При преглед положителни симптоми се откриват от Мърфи, Кера, Мюси, Ортнер-Греков. За определяне на вида и тежестта на заболяването се правят следните тестове:
- Ултразвук на жлъчния мехур. Това е основният метод за диагностика, можете да регулирате размера и формата на тялото, дебелината на стената му, съкратителната функция, наличието на камъни. При пациенти с хроничен холецистит се визуализират удебелени склеротични стени на деформиран жлъчен мехур.
- Звучи фрактален дванадесетопръстник. По време на процедурата се събират три порции жлъчка (A, In, Mit) за микроскопско изследване. Този метод ви позволява да оцените подвижността, цвета и консистенцията на жлъчката. За да идентифицирате причинителя, бактериално възпаление, определете чувствителността на флората към антибиотици.
- Холецистохолангиография. Тук можете да получите информация за работата на жлъчния мехур, динамиката на жлъчните пътища. С помощта на рентгеноконтрастния метод се открива нарушение на двигателната функция на жлъчната система, камъни и деформация на органа.
- Лабораторен кръвен тест. В острата фаза се открива неутрофилна левкоцитоза в UAC, ускорение на ESR. При биохимичния анализ на кръвта се повишава нивото на ALT, AST, холестеролемия, билирубинемия и други.
При съмнителни случаи се извършва и хепатобилиарна сцинтиграфия за изследване на жлъчните пътища, FGDS, MSCT на жлъчния мехур, диагностична лапароскопия. Диференциална диагноза на холецистит се извършва при остри заболявания, придружени от болка (остър панкреатит, апендицит, язва на стомаха и дванадесетопръстника). Клиниките за холецистит трябва да се разграничават от пристъп на бъбречна колика, остър пиелонефрит, десностранна пневмония.
Лечение на холецистит
Лечението на остър и хроничен некалкулозен холецистит се основава на сложна лекарствена и диетична терапия. При често повтарящи се калкулозни форми на заболяването или предстоящи усложнения те прибягват до хирургични интервенции на жлъчния мехур. Основните насоки при лечението на холецистит са признати:
- Диетична терапия. Диетата е показана във всички стадии на заболяването. Препоръчителни фракции варени, приготвени на пара и печени 5-6 пъти на ден. Избягвайте дълги почивки между храненията (повече от 4-6 часа). На пациентите се препоръчва да изключат алкохол, бобови растения, гъби, тлъсто месо, майонеза, сладкиши.
- Медикаментозна терапия. При остър холецистит се предписват болкоуспокояващи, спазмолитични лекарства. При откриване на патогенни бактерии в жлъчката се използват антибактериални средства въз основа на вида на патогена. По време на ремисия се използват холеретични лекарства, стимулиращи образуването на жлъчка (холеретици) и подобряващи изтичането на жлъчка от тялото (холекинетика).
- физиотерапия. Препоръчва се на всички етапи на заболяването за облекчаване на болката, намаляване на признаците на възпаление, възстановяване на тонуса на жлъчния мехур. Когато се предписва холецистит индукция, UHF, електрофореза.
Жлъчният мехур се отстранява с холецистит, неефективност на консервативни методи на лечение, калкулозна форма на заболяването. Две техники за отстраняване на органи са намерили широко приложение: отворена и лапароскопска холецистектомия. Откритите операции се извършват със сложни форми, наличие на обструктивна жълтеница и затлъстяване. Лапароскопската видеохолецистектомия е модерна, травматична техника, чието използване намалява риска от следоперативни усложнения и съкращава времето за рехабилитация. При наличие на камъни е възможно нехирургично раздробяване на камъни с екстракорпорална литотрипсия с ударна вълна.
Прогноза и профилактика
Прогнозата на заболяването зависи от тежестта на холецистита, навременната диагноза и правилното лечение. При редовно приемане на лекарства спазването на диетата и контролирането на обострянията на прогнозата е от полза. Развитието на усложнения (флегмона, холангит) значително влошава прогнозата на заболяването, може да има сериозни последици (перитонит, сепсис). За да се предотврати обостряне, трябва да се спазват принципите на хранене, да се изключат алкохолните напитки, да се води активен начин на живот, да се реорганизират огнищата на възпаление (синузит, тонзилит). На пациентите с хроничен холецистит се препоръчва да се подлагат на ежегодно изследване на хепатобилиарната система.
- Остра левкемия Причини, симптоми; лечение
- Диабет тип 2 Симптоми, диагностика, лечение; Ръководство за диабет
- Диабет тип 2 »Симптоми, причини и лечение
- Алергия към семена причини, симптоми, диагностика, лечение Компетентно за здравето на iLive
- Причини за диабетна ангиопатия, симптоми, диагностика, лечение компетентно относно здравето на iLive