Белодробна емболия: симптоми, причини, лечение
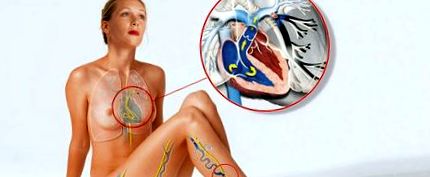
Белодробната емболия е запушване на една или повече белодробни артерии, често поради измиване на кръвен съсирек. Това обикновено идва от вените на крака или таза, където се е образувала тромбоза
Измит кръвен съсирек: Така се развива белодробната емболия
- Определение: какво е белодробна емболия?
- Причини: Как се развива белодробната емболия?
- Симптоми
- Усложнения/последици
- диагноза
- терапия
- Предотвратяване на белодробна емболия
- Консултантски експерт
Белодробна емболия - накратко
При белодробна емболия белодробният съд е блокиран. Причината обикновено е кръвен съсирек, който се е отделил от тромбоза в крака или тазовите вени и се измива в белите дробове. Белодробната емболия е спешен случай. Ако са засегнати по-големи съдове, това може да доведе до животозастрашаващ сърдечно-съдов арест и дори смърт. Симптомите на белодробна емболия могат да включват:
- Внезапна задух
- Болезнено дишане
- Кървави храчки
- Състезателно сърце
- Внезапна загуба на съзнание
Лекарят може да диагностицира белодробна емболия, като използва различни методи за изследване. В случай на малки белодробни емболии, причинени от кръвни съсиреци, терапията с антикоагуланти може да бъде достатъчна, за да се предотвратят по-нататъшни емболии. След това тялото премахва самия съсирек.При по-големи белодробни емболии лечението се състои в разтваряне на кръвен съсирек с лекарства, разбиване с катетър или хирургично отстраняване.
Определение: какво е белодробна емболия?
Лекарите говорят за емболия, когато кръвен съсирек или друго вещество се измие в кръвоносен съд от друго място и го блокира. При белодробна емболия това блокира един от съдовете, през които деоксигенираната кръв от сърцето достига до белите дробове (белодробна артерия). Около 60 до 70 от 100 000 жители в Германия страдат от белодробна емболия всяка година.
Кръвните съсиреци, които причиняват белодробна емболия, могат да възникнат на различни места (вж. Раздел Причини). По-голямата част от времето обаче те идват от съдовете, които транспортират кръвта от краката до сърцето. Това са така наречените вени на крака или таза. Такива кръвни съсиреци се наричат тромбози. Въздух, мазнини, околоплодна течност, клетки или чужди тела в съдовата система също могат да предизвикат емболии. Това обаче е рядко.
Ако белодробната емболия засяга само малък кръвоносен съд в белите дробове, няма или има само леки симптоми. От друга страна, ако съсирекът запуши по-голям съд в белите дробове, това може да бъде фатално. Симптоми като задух, болезнено дишане и сърдечно сърце могат да показват това. Белодробната емболия трябва да се диагностицира незабавно и в идеалния случай да се лекува първо в болница (вж. Раздел Терапия)!
Прогнозата за белодробна емболия зависи от много фактори: Освен всичко друго, тежестта на емболията, възрастта и общото здравословно състояние на засегнатото лице, времето, в което е започнало лечението и евентуалните усложнения, които могат да възникнат, играят роля. Малките белодробни емболии обикновено са доста безпроблемни. Оклузията на голяма белодробна артерия обаче може да бъде животозастрашаваща: Ако белодробната емболия от самото начало доведе до сериозни проблеми с кръвообращението, повече от 15 процента от засегнатите умират. Повечето от тях умират относително рано, в рамките на два часа от появата на симптомите. Така че бързата помощ е важна.
Причини: Как се развива белодробната емболия?
Кръвните съсиреци, които водят до белодробна емболия, обикновено идват от вените на крака или таза. Лекарите говорят за тромбоза на крака или тазовите вени. Ако парче от тромбозата се разхлаби, то първо достига до дясното предсърдие на сърцето през долната куха вена. Оттам може да се пренесе по-нататък в дясната камера и през белодробната артерия в белите дробове. Там белодробните съдове се разклоняват все повече и повече. Техният диаметър намалява все повече и повече. Резултатът е, че кръвният съсирек се забива в даден момент и затваря съда.
Но белодробната емболия не може да бъде причинена само от кръвни съсиреци. В редки случаи въздухът, околоплодната течност, мазнините, клетките или чуждите тела могат да блокират съда. Такива емболии обаче обикновено се появяват във връзка с определени рискови събития. За въздушна емболия това са например интервенции в съдовете, като прилагане на централен венозен катетър. Емболия на околоплодната течност се среща само при бременни жени и обикновено около раждането. Мастните емболии могат да се развият след фрактури или операции на костите, като заместване на тазобедрената става, наред с други неща. За целта мастните клетки от костния мозък трябва да са попаднали в кръвоносните съдове. Туморната емболия може да възникне, когато злокачествен тумор е прераснал в съдовата система и малки групи клетки се отделят от нея. Въпреки това, собствените клетки на тялото или чужди тела, които попадат в съдовата система, понякога могат да причинят емболия.
Рискови фактори
Три фактора благоприятстват развитието на тромбози, а оттам и на емболии. Тя се нарича триада на Virchow:
1. Забавяне на притока на кръв
Забавянето на кръвния поток, например, може да е резултат от липса на упражнения. Тъй като движението на мускулите помага на вените да изпомпват кръвта срещу гравитацията към сърцето. Ако факторът на движение изчезне, притока на кръв се забавя и могат да се образуват тромби. Почивката в леглото или обездвижването на крайник след операция, може би дори седене със свити крака за дълги периоди, когато пътувате по въздух, може да насърчи развитието на тромбоза.
2. Промяна или нараняване на вътрешната стена на кръвоносния съд
Промени във вътрешната стена на кръвоносния съд се случват, например, в случай на съдови наранявания или възпаление в областта.
3. Променен състав на кръвта с повишена склонност към съсирване
Съставът на кръвта и нейната склонност към коагулация се променят, наред с други неща, в случай на нарушения на коагулацията, рак или употребата на някои лекарства, като противозачатъчно хапче.
Съществува и повишен риск от тромбоза и следователно емболия по време на бременност. Това се дължи на хормонални промени, от една страна, а фактът, че притока на кръв през нарастващата матка все повече се затруднява, от друга.
Други рискови фактори за развитие на тромбоза:
• Старост
• История на тромбоза или фамилна анамнеза
• Много наднормено тегло (затлъстяване)
Симптоми
Признаците могат да варират от лека болка в гърдите до спиране на сърцето. Понякога белодробната емболия практически не причинява никакви симптоми. Колкото по-голяма част от белия дроб е откъсната от кръвоснабдяването от емболията, толкова по-сериозни са симптомите обикновено.
Симптомите на белодробна емболия са например:
• Внезапна задух
• болезнено дишане
• Кървави храчки
• състезателно сърце
• Внезапна загуба на съзнание
Особено трудно и драматично запушване на белодробна артерия се нарича фулминантна белодробна емболия. Това води до силно задух и предстояща циркулаторна недостатъчност за много кратко време. Може да се наложи засегнатото лице да бъде изкуствено проветрено или дори реанимирано.
Усложнения/последици
Следните усложнения или последици от белодробна емболия могат да възникнат:
диагноза
Ако се подозира белодробна емболия, лекарят първо ще разпита и прегледа пациента. Освен всичко друго, той следи белите дробове и сърцето и измерва пулса и кръвното налягане.
Тогава могат да се използват много различни методи на изследване за събиране на индикации за белодробна емболия. Например, определени кръвни стойности могат да потвърдят подозрението за белодробна емболия. Така наречените D-димери показват дали разграждането на кръвни съсиреци се извършва някъде в тялото. Ако те не могат да бъдат открити, белодробната емболия е сравнително малко вероятно. Понякога стойностите на тропонин Т и/или I и така нареченият B-тип натриуретичен пептид (BNP) също се определят в кръвта. Ако стойностите са нормални, това показва леко прогресиране на емболията.
Някои други процедури могат да дадат полезни улики, но не и диагнозата. Това включва анализ на кръвни газове, за който кръвта се взема от артерия или от ушната мида, вместо от вената. Това може да се използва, например, за да се определи дали липсва кислород. При запис на сърдечните течения (ЕКГ), промени, които показват диагнозата, се откриват в около една четвърт от всички белодробни емболии. Те включват например признаци на повишен стрес в дясната половина на сърцето. Понякога могат да се видят промени в рентгеновата снимка на белите дробове, което предполага диагноза белодробна емболия.
Белодробната емболия може да бъде надеждно доказана само с представяне на самите белодробни артерии.Това е най-добре чрез изследване на съдовете (ангиография) под формата на компютърна томография (КТ ангиография). Като алтернатива е възможно показване на белодробния кръвен поток с радиоактивни вещества (перфузионна сцинтиграфия).
Ако е сигурно, че става въпрос за белодробна емболия, трябва да се изясни колко силни са ефектите върху дясното сърце, тъй като по-нататъшният ход и рискът за пациента пряко зависят от това. Най-лесният начин да проверите това е с ултразвуково сканиране на сърцето (ехокардиография).
Освен това трябва да се определи каква е причината за белодробната емболия. Това е единственият начин да се избегне повторна поява на емболия. Тъй като в повечето случаи дълбоката тромбоза на крака или таза е отговорна за белодробната емболия, вените на краката обикновено се изследват първо с определени ултразвукови методи (доплер и цветна дуплексна сонография).
Ако не е напълно ясно кои фактори са довели до образуването на кръвен съсирек, трябва да се търсят причините, които досега са били скрити. При хора над 50 години това може да е рак, така че всички държавни прегледи за рак трябва да бъдат актуализирани. Наследственото разстройство на коагулацията може да се търси при по-млади пациенти. В почти половината от случаите обаче причината е лесна за изясняване, а именно ако операция е била извършена малко преди това, ако пациентът е бил прикован на легло, съществува ли бременност или ракът вече е бил известен и лекуван.
терапия
При съмнение за белодробна емболия незабавно трябва да бъде уведомен спешният лекар. До пристигането на спешния лекар пациентът трябва да се движи възможно най-малко. Ако възникне сърдечно-съдов арест, реанимацията трябва да започне незабавно.
Ако имате задух, позиционирането с леко повдигната горна част на тялото и прилагането на кислород може да бъде полезно. Ако лекарят пристигне, той може да продължи реанимацията и при необходимост да направи изкуствено дишане на пациента. В зависимост от симптомите, лекарят може да прилага и болкоуспокояващи, успокоителни или лекарства за стабилизиране на кръвоносната система. Той също може да започне лечение с активната съставка хепарин. Хепаринът инхибира съсирването на кръвта. Използва се за профилактика и лечение на кръвни съсиреци. След това пациентът се транспортира до болницата за по-нататъшна терапия.
В зависимост от тежестта на клиничната картина при белодробна емболия поради кръвни съсиреци могат да се вземат предвид следните мерки:
За да се предотвратят нови тромбози и белодробни емболии в по-нататъшното протичане, острото лечение е последвано от терапия с антикоагуланти. Тези лекарства трябва да се приемат за различни периоди от време в зависимост от рисковите фактори и евентуално от тежестта на белодробната емболия. Стандартната продължителност на лечението е от три до шест месеца. Ако рискът от рецидив остане увеличен, лекарството също трябва да се приема постоянно. Тъй като по време на терапията с тези активни съставки може да възникне повишено кървене, решението трябва да бъде внимателно обмислено във всеки отделен случай и необходимостта от по-нататъшно лечение трябва да се проверява на равни интервали.
Така наречените антагонисти на витамин К (кумарини) например могат да се използват като антикоагуланти. С така наречените "нови" орални антикоагуланти, вече са на разположение четири различни препарата, които са по-лесни за дозиране от кумарините и сред които кървенето се появява малко по-рядко.
Предотвратяване на белодробна емболия
- Помогнете на лекарите да помислят за предотвратяване на тромбоза с антикоагуланти по време на операции, гипсова обработка на наранявания на краката и заболявания със задържане на леглото. Има подробни препоръки от медицинските дружества за голям брой ситуации.
- Ако Вашият лекар е предписал антикоагуланти за профилактика, приемайте ги, както е предписано.
- Отслабнете!
- Потърсете ранно лечение на сърдечни заболявания и коагулационната система!
- Поддържайте вените си във форма! Редовното упражнение ще ви помогне в това.
- Когато пътувате по въздух, не забравяйте да пиете достатъчно и да движите краката си, като се изправите и разхождате или правите упражнения за вени от мястото си.
Консултантски експерт
Професор д-р мед. Себастиан М. Шеллонг е специалист по вътрешни болести и ангиолог. Получава лиценз за медицинска практика през 1984 г. и докторска степен през 1987 г. от Вестфалския университет „Вилхелмс“ в Мюнстер. От юни 1994 г. до март 1995 г. е ръководител на ангиологията в Клиниката по кардиология, ангиология и пулмология в Университета „Ото фон Герике“ Магдебург, след което се премества в университетската клиника „Карл-Густав-Карус“ на Медицинския факултет на Техническия университет на същата позиция Дрезденски университет. Там завършва хабилитацията си през 1997 г. и е назначен за частен преподавател по вътрешни болести през същата година. През 2004 г. е назначен за председател на вътрешни болести/ангиология в медицинския факултет „Карл-Густав-Карус“ в Техническия университет в Дрезден. От януари 2008 г. е главен лекар на 2-ра медицинска клиника (кардиология, ангиология, инсулт, интензивно лечение, спасителен център) в болница Дрезден-Фридрихщад. В допълнение, професор Schellong беше управляващ директор на Германското общество по ангиология (DGA) в продължение на повече от 14 години.
- Симптоми на разкъсване на мениска, причини, лечение
- Причините за носните полипи, симптоми и лечение
- Симптоми на болестта на Паркинсон, причини, терапия; аптечно списание
- Ректален пролапс (ректален пролапс) - причини, симптоми и лечение
- Определение на синдрома на поликистозните яйчници, причини, симптоми и лечение - IVI