Жени в перименопауза: нарушения на кървенето по време на менопаузата
В перименопаузата по време на менопаузата жените често се налага да посещават гинеколог поради нарушения на кървенето.
Редуващите се нарушения на кървенето по време на перименопаузата са една от най-честите причини жените да посещават гинеколог по време на менопаузата.
Изводът е, че по време на менопаузата нарушенията на перименопаузалното кървене са една от най-честите причини жените да търсят съвет от гинеколог. (Терминът перименопауза е по-известен като промяната и всъщност описва една до две години преди и след менопаузата, но периодът на промяната е спорен, перименопаусът може да продължи значително по-дълго).
Нарушенията на кървенето могат да имат ендокринни (функционални) или органични причини. Нарушенията на кървенето, причинени от ендокринни смущения (дисфункционално кървене), са разгледани по-подробно по-долу. Преди това обаче трябва да се изключат органични и възпалителни причини.
Предпоставка за точното определяне на нарушения на кървенето в перименопаузата е използването на стандартизирана терминология. Класификация, разработена от Робърт Шрьодер през 40-те години на миналия век, за първи път дава възможност за описание на нарушенията на кървенето, независимо от тяхната причина и етапа от живота, в който се срещат жените.

Различни нарушения на кървенето по време на менопаузата
Решаващите критерии са интервалът на кървене, продължителността и тежестта. Това също води до разграничение между циклични и ациклични нарушения и допълнително кървене след и преди менструация (Таблици 1 и 2).
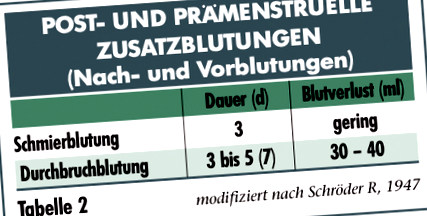
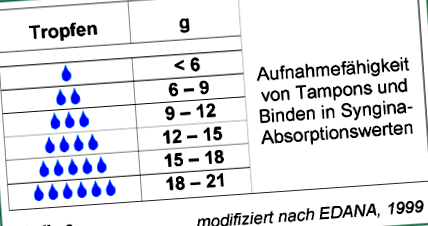
На практика количеството кървене може най-добре да бъде оценено въз основа на броя и абсорбционния капацитет на използваните тампони или хигиенни кърпи (табл. 3). Тази описателна дефиниция на нарушения на кървенето е общоприета, поне в немскоговорящите страни, но терминът перименопауза се интерпретира много различно при жените.
Например дефиницията на СЗО посочва, от една страна, „времето непосредствено преди 1 година след менопаузата", а от друга страна, „когато започват ендокринологичните, биологичните и клиничните признаци на наближаващата менопауза". Тези признаци обаче започват няколко години преди менопаузата при повечето жени. Средно 5 (2–8) години преди менопаузата настъпва характерното нарастване на ановулаторните цикли с различни последици, напр. Нарушения на кървенето. Следователно, перименопаузата често се определя като периода от 5 години преди до 1 година след менопаузата (вж. Стартиращата графика).
Нарушения на кървенето по време на менопаузата: диагностика при перименопауза
Анамнезата, гинекологичният преглед и вагиналната сонография формират основата за ефективна диагноза. Преди да бъде съставен диференциран план за лечение, често са необходими специфични хормонални анализи и понякога други лабораторни изследвания.
История на нарушения на кървенето по време на менопаузата
В контекста на анамнезата данните за интервала на кървене, продължителността, интензивността и допълнителното кървене са от първостепенен интерес (история на цикъла). В допълнение, симптоми като тазова болка (зависима от цикъла, например с аденомиоза или независима от цикъла, например с възпаление), предменструални оплаквания (напр. Депресивно настроение, мастодиния) и климактерични оплаквания (напр. Горещи вълни, нарушения на съня) предоставят ценна информация.
Въпроси относно употребата на лекарства, главно хормони в орални контрацептиви и препарати за заместване на хормони, но също така напр. Антикоагулантите и инхибиторите на агрегацията на тромбоцитите са също толкова важни, колкото и при някои общи заболявания (хипертония, хеморагична диатеза, левкемия, апластична анемия).
Гинекологичен преглед за нарушения на кървенето по време на менопаузата
Гинекологичният преглед може да изключи редица органични и възпалителни причини за кървене. Прегледът на спекулума разкрива уязвими еритроплакии на порцията (посткоитално кървене), възпаления, полипи и карциноми на вулвата, вагината и шийката на матката (цитология/хистология, колпоскопия).
При палпация, масите и болката при натиск или движение показват маточен миоматоз, аденомиоза или ендометриоза, ендометрит/аднексит или бременност/извънматочна бременност, всички от които могат да бъдат свързани с нарушения на кървенето.
Вагинална сонография
Вагиналната сонография може да потвърди или изключи повечето показания за органични/възпалителни причини за кървене от медицинската история и гинекологичния преглед. Полипите и карциномите на ендометриума могат да бъдат разграничени от субмукозните миоми и контрастната хистеросонография може да бъде полезна. Във всеки случай достойнството на ендометриалните процеси трябва да бъде изяснено, в идеалния случай чрез хистероскопска биопсия/ексцизия на проба и хистологично изследване, и трябва да бъдат направени необходимите терапевтични последици.
Индикациите за ендокринни причини за нарушения на кървенето също могат да бъдат проверени чрез вагинален ултразвук. Кисти на яйчниците с персистенция на фоликула и висок ендометриум (хиперплазия) са напр. чести морфологични изрази на перименопаузални промени в контролната верига хипоталамус-хипофиза-яйчници.
Анализ на хормона
Хормоналните промени в перименопаузата се основават на количественото и качествено намаляване на фоликулите, останали в яйчниците. Средно от 46-годишна възраст нататък те губят своята компетентност да реагират адекватно на стимулацията на гонадотропините и произвеждат все по-малко инхибин в техните гранулозни клетки. Хипоталамусът реагира на недостатъчна отрицателна обратна връзка с повишено освобождаване на гонадотропин-освобождаващ хормон и в резултат на това хипофизната жлеза с повишена секреция на фоликулостимулиращ хормон (FSH). Яйчниците реагират на свръхпредлагането на FSH с фоликуларна персистенция (фоликуларни кисти) и ановулация.
Във фоликулите производството на естроген продължава и производството на прогестерон се забавя, когато лутеинизиращият капацитет е силно ограничен. Съответно се установяват серумни концентрации на повишен FSH, висок естрадиол (Е2) и нисък прогестерон, които са характерни за перименопаузата. Определянето на тези и редица други хормонални параметри и тяхната правилна интерпретация може да бъде от решаващо значение за диференциацията на дисфункционално кървене и произтичащите от това терапевтични последици (табл. 4).

На този етап от живота честотата на дисфункция на щитовидната жлеза, главно хипотиреоидизъм, започва да нараства. Те често са свързани с нарушения на кървенето, така че при съмнение за дисфункция трябва да се измерват серумните нива на тиреостимулиращия хормон (TSH) и свободния тироксин (fT4).
Нарушенията на хиперандрогенемичното кървене обикновено се изясняват в юношеска или млада възраст, ако съществуват съответните клинични симптоми. Не рядко обаче те поемат маскиран курс и излизат на бял свят само в перименопаузата. Поради високия афинитет на свързване на тестостерона (T) с неговия транспортен протеин, глобулин, свързващ половите хормони (SHBG), се препоръчва съвместно определяне на T и SHBG. Може да са необходими други лабораторни изследвания, ако напр. има съмнения за възпалителни процеси, тежки кръвозагуби или нарушения на кръвосъсирването (табл. 5).
Терапия на нарушения на кървенето в перименопаузата
След изключване на органични и възпалителни причини (табл. 6), нарушението на кървенето, което сега е обявено за функционално, обикновено може лесно да бъде класифицирано в рамките на описаните схеми (табл. 1 и 2) въз основа на данните и констатациите от анамнезата, гинекологичния преглед, вагиналната сонография и хормоналните анализи.
Изводът е, че всички изброени нефункционални кръвоизливи могат да възникнат по време на перименопаузата. Най-често лекуваните обаче са тези, които се появяват в резултат на фоликуларна персистенция и едновременно са свързани с повишена загуба на кръв, напр. Хиперменорея и метрорагия, както и преди и след менструалното кървене. Терапията на дисфункционално кървене логично е хормонална терапия, само в случай на много тежка кръвозагуба, която налага остра интервенция, или трябва да се извърши кюретаж, или да се използват антифибринолитици (транексамова киселина). Хормоналната терапия (НТ) е или като заместител на хормоните (ХЗТ), като терапия със системни - предимно орални (OC) - контрацептиви, с аналози на гонадотропин-освобождаващ хормон (GnRH) - със или без допълнителна ХЗТ („добавяне обратно“) - или извършва се с вътрематочната система с левоноргестрел (LNG-IUS) (табл. 7).

Заместването на хормони следва принципа на заместване на липсващия хормон в съответната фаза на цикъла. Трите класически форми на последователно заместване са налични предимно в перименопауза (1–3); но други форми на терапия с естроген/гестаген (прогестерон) (4–10) също могат да се използват специално:
- I. Ако ендогенният естрогенен ефект е достатъчен, заместването на прогестогена или прогестерона (P *) обикновено за 12 (или 10) дни от 14-ия (или 16-ия) до 25-ия ден от цикъла (ZT);
- II. Цикличният естроген (E *) - заместване с 21 дни от 5-ия до 25-ия ден плюс циклично P-заместване с 10 дни от 16-ия до 25-ия ден с последваща 7-дневна почивка от 26-ия до 4-ия ден при които се появява абстинентно кървене;
- III. непрекъсната подмяна на E за 28 дни плюс циклична замяна на P за 12 (или 10) дни от 14-ия (или 16-ия) до 25-ия ден с последващо кървене при отнемане;
- IV. E/P комбинации за 21 дни от 5-ия до 25-ия ден;
- V. E/P комбинации за 10 до 14 дни („спиране на кървенето“)
- VI. P за 10 до 14 дни („спиране на кървенето“)
- VII. Е-заместване с 05 дни от 3-ти до 7-ми ден;
- VIII. E/P комбинации през 5-ия ден от 21-ви до 25-ия ден;
- IX. E-заместване с 05 дни от 21-ви до 25-ти ZT;
- X. непрекъснато комбинирано E/P заместване.
Тъй като отделните нарушения на кървенето не винаги се основават на едни и същи причини, следващите примери не трябва да се разбират като общи препоръки.
Хиперменорея
Хиперменореята често е израз на ановулаторен цикъл с достатъчна или прекомерна пролиферация и недостатъчна секреторна трансформация на ендометриума. Съответно, последователното P-заместване за 12 (или 10) дни обикновено е първата възможност за лечение (I). Ако искате да инхибирате пролиферацията на ендометриума, E/P комбинации са полезни за 21 дни (IV).
Метрорагия
При метрорагия, нарушение на кървенето, известно още като „постоянно кървене“ без разпознаваем цикъл, първият приоритет е необходимостта от спиране на кървенето („спиране на кървенето“). Това работи най-добре с E/P комбинации за 10 до 14 дни (V). „Спиране на кървенето“ също е възможно само с P за 10 до 14 дни (VI). Въпреки това, Р може да бъде ефективен само ако има достатъчен брой прогестеронови рецептори.
Тъй като експресията на тези рецептори се индуцира от Е, Р-заместването има смисъл само ако може да се предположи достатъчен ендогенен естрогенен ефект върху ендометриума. Като алтернатива са възможни и последователни Е/Р терапии (II, III) или последователна Р терапия (I). Последното също трябва да се извършва след „спиране на кървенето“ в продължение на 2 до 3 цикъла.
Допълнително постменструално и предменструално кървене
Пост- и предменструалното допълнително кървене (вторично и преди менструално кървене) също често се появява по време на перименопаузата. Обикновено се установява, че пациентите са много неудобни, но не винаги се разпознават като нарушения на кървенето по време на менопаузата.
The Кървене се дължи най-вече на твърде бавно нарастваща секреция на естроген в началото на цикъла и следователно забавена пролиферация на ендометриума. Според тази причина тя трябва да бъде заменена с Е-заместване в началото на цикъла, напр. до 05 дни от 3-ти до 7-ми ZT, се лекуват (VII). Понякога твърде бавният спад на прогестерона поради персистиране на жълтото тяло и непълно отхвърляне на ендометриума е отговорен за повторното кървене през следващия цикъл. В този случай комбинация E/P в края на цикъла, напр. до 05 дни от 21-ви до 25-ия ден от лечението (VIII).
За Предкървене Недостатъчността на жълтото тяло обикновено е отговорна. Поради произтичащия дефицит на прогестерон и нарушената секреторна трансформация, лигавицата не може да се поддържа. Терапията се състои от Р-заместване през втората половина на цикъла, напр. до 12 дни от 14-ти до 25-ти ZT (I).
По-малкото електронна секреция в края на цикъла е причина за предварително кървене. Съответно, с Е, напр. до 05 дни от 21-ви до 25-ти ZT (IX). Дисфункционално кървене по време на ХЗТ или хормонална контрацепция няма да бъдат обсъждани тук. Най-вече те имат ятрогенни причини (напр. Твърде висока или ниска доза E или/и P, небалансиран баланс E/P и т.н.) или са причинени от грешки в приложението от жени.
Трябва да се отбележи, че както при ХЗТ, така и при хормонална контрацепция, честотата на нарушенията на кървенето при засегнатите жени е значително по-висока през първите 3 месеца от употребата, отколкото през следващия период.
(Гонадотропин освобождаващ хормон) Аналози на GnRH
В случай на тежка загуба на кръв и/или дисменорея, както и съществуващи органични причини като миоматоза на матката, ендометриоза или аденомиоза, намесата на централно нервно ниво с използване на аналози на GnRH може да бъде полезна. С тези вещества - някои се предлагат и като депо препарати - е възможно да се изключи функцията на яйчниците. Този подход на причинно-следствена терапия е високоефективен, но причинява симптоми на менопауза при някои жени. Поради това на тези пациенти трябва да се предлага и ХЗТ с ниски дози. Тази форма на заместване, известна също като „добавяне на обратно лечение“, може да се извършва последователно (b, c) или непрекъснато да се комбинира, като класическата ХЗТ в постменопауза (X).
Системните контрацептиви могат да помогнат на жените да се справят с нарушенията на кървенето по време на менопаузата!
По време на перименопаузата много жени биха искали да бъдат защитени срещу бременност в допълнение към терапията за техните нарушения на кървенето. В тази ситуация, разбира се, приложението на орални контрацептиви (OC) е очевидно. Повечето дисфункционални кръвоизливи могат да бъдат лекувани добре с OC и ако няма противопоказания (напр. Тромбоемболични събития, затлъстяване, тютюнопушене и др.), Използването на днешните ниски дози препарати също е възможно без никакви проблеми в тази възрастова група.
В близкото минало се наблюдава ренесанс на по-продължителната, непрекъсната употреба на монофазни препарати; напр. непрекъсната употреба в 9 или 12 седмични цикли с последваща 1 седмична почивка ("дълъг цикъл"). Тази форма на приложение е особено привлекателна за жени, които страдат от разстройство на кървенето и/или дисменорея от дълго време. Алтернативи на OC при пациенти в перименопауза са трансдермалната („контрацептивен пластир“) и вагиналната система („вагинален пръстен“) на системна хормонална контрацепция, които се използват главно от млади жени.
(Левоноргестрел вътрематочна система) LNG-IUS
Друга алтернатива на OC е LNG-IUS („хормонална намотка“), която действа локално върху ендометриума - практически без системно влияние върху ендокринните механизми. Дори и без контрацепция, LNG-IUS е полезен метод за терапия на нарушения в перименопаузалното кървене.Антиестрогенните свойства на LNG водят до резистентност на естрадиоловите (Е2) рецептори към Е2 и потискане на образуването на спирални артерии и жлезисти тръби, при което ендометриумът в се поставя в неактивно, псевдоатрофично състояние.
Обобщение
Данните и констатациите от анамнезата, гинекологичния преглед, вагиналната сонография и хормоналните анализи дават възможност за разграничаване между ендокринни и органично причинени нарушения на кървенето в перименопаузата. Лечението на нарушения на ендокринната причина е логично хормонална терапия (НТ): или под формата на хормонозаместваща (ХЗТ), терапия със системни контрацептиви, с аналози на гонадотропин освобождаващ хормон (GnRH) или вътрематочна система на левоноргестрел (LNG-IUS).
Перименопауза: нарушения на кървенето по време на менопаузата. Прим. Д-р Евалд Бошич. MEDMIX 11/2005
- Накратко Медицински новини - TBC - Затлъстяване - кърма - менопауза - рак на дебелото черво
- Повече жени на ръководни длъжности не без натиск
- Пикова седмица; безопасно оттичане и натоварване за бикини фитнес; Фитнес и културизъм за жени
- Фрактури на перинеума по време на раждане, компетентно относно здравето на iLive
- Красиви съвети за кожата Тайните на красотата на азиатските жени

