Анкилозиращ спондилит - биология
The Анкилозиращ спондилит (от древногръцки ἄγκυλος - извит, огънат; σπóνδυλος - прешлен; латинизиран на: Анкилозиращ спондилит - "Огъване/втвърдяване на гръбначно възпаление") или анкилозиращ спондилит е хронично възпалително ревматично заболяване с болка и скованост на ставите. Синоними са Болест на Бехтерев (по Владимир Михайлович Бехтерев) или Болест на Бехтерев-Струмпел-Мари, анкилозиращ спондилит, ревматоиден спондилит и Анкилопоетичен спондилартрит; Morbus е латинското (медицинско) наименование на болестта. Болестта на Бехтерев принадлежи към групата на заболяванията на гръбначните стави (Спондилоартропатии) и засяга предимно лумбалния и гръдния отдел на гръбначния стълб и сакрума и илиачните стави. Освен това може да възникне и възпаление на ириса на окото, а рядко и други органи.
Епидемиология
Според проучване върху донори на кръв в Берлин, спондилоартропатиите, чийто анкилозиращ спондилит е един от най-честите представители, засягат около 1,9% от германското население (разпространение в Германия). [1] Много от заболяванията, свързани с доста леки симптоми, никога не се диагностицират, така че само малка част от приблизително 1,6 милиона души със спондилоартропатии в Германия трябва да знаят за тях. Германската асоциация на болестта на Бехтерев e. V. [2] говори за 100 000–150 000 диагностицирани случая в Германия. Преди се смяташе, че мъжете са засегнати три пъти по-често от жените. Днес знаем, че и двата пола са еднакво засегнати. В резултат на предимно много по-лекия ход при жените - поне що се отнася до осификацията на гръбначния стълб - анкилозиращият спондилит се диагностицира по-рядко при жените. В западните индустриализирани нации първите симптоми обикновено се появяват в млада възраст (20-25 години); в 5% от случаите заболяването е след 40-годишна възраст.
причини
Въпреки че причините за Анкилозиращ спондилит не са напълно известни, изглежда се дължат на нарушение на имунната система. Тъй като симптомите се облекчават след терапевтичното инхибиране на фактора туморна некроза-α (TNF-α) [3], разумно е да се предположи, че това играе централна роля в развитието на заболяването. В възпалената сакрума и илиачната става се появяват Т-помощни клетки (CD4 + Т-лимфоцити), цитотоксични Т-клетки (CD8 + Т-лимфоцити) и фагоцити, както и повишени концентрации на TNF-α, въпреки че не може да бъде определен тригер за това. Една от причините обаче биха могли да бъдат автоимунните явления срещу протеогликана агреган, който присъства в хрущяла и отчасти е отговорен за неговата еластичност. [4] Приликите в антигените на протеогликаните биха могли да обяснят разпределението на засегнатите области в тялото. Много пациенти също имат повишени титри на антитела срещу ентеробактерии в кръвта си, но към днешна дата няма доказателства, че те играят роля в хода на заболяването. [5]
Специална особеност е тясната връзка на заболяването с наличието на HLA-B27, антиген за хистосъвместимост, подтип на мембранно свързан протеин HLA-B (човешки левкоцитен антиген), присъстващ в почти всички телесни клетки. Подобно на другите MHC гени, гена HLA-B27 е разположен на късото рамо на 6-та хромозома. Геновият продукт HLA-B27 принадлежи към класа на протеини от клас I на МНС, които свързват фрагменти от вътреклетъчни патогени (така наречените антигени) и ги представят на клетъчната повърхност. Появата му, която варира в зависимост от етническата група, е свързана с честотата на заболяването. Днес се приема, че Анкилозиращ спондилит е до голяма степен генетичен, като гена HLA-B27 е най-известният маркер, но не е единствената генетична причина. [6] Рискът от развитие на анкилозиращ спондилит е деветдесет пъти по-висок при носителите на HLA-B27, отколкото при общата популация. [7]
Има проучвания [8] [9], които предполагат, че IgA антителата са активни срещу бактерията Klebsiella pneumoniae са насочени към кръстосана реакция с компоненти на молекулата HLA-B27 (за да бъдем точни: B * 27-05 и получени от тях подтипове), т.е. антитела, които в защитна реакция срещу Klebsiella pneumonanie са насочени не само срещу тази бактерия, но също така и срещу собствените структури на тялото поради молекулярна мимикрия и по този начин могат да предизвикат автоимунна реакция, каквато се среща и при анкилозиращ спондилит. [10]
патология
Основният процес при анкилозиращ спондилит е възпалението на прикрепванията на сухожилията, особено в таза и гръбначния стълб. Това е придружено от оток и увреждане на костния мозък, който след това се вкостява. Възпалението на сакрума-илиачната става (сакроилеит) е един от първите симптоми. Засегнати са както вмъкването на сухожилие, така и ставната капсула. Гранулиращата тъкан се образува под ставния хрущял, с инфилтрация от лимфоцити и макрофаги. Повредените ръбове на ставите първо се заменят с влакнест хрущял, но след това се вкостяват, което сковава ставата. Този процес води до образуването на костни скоби (синдесмофити) в гръбначния стълб, които свързват съседни прешлени. Това води до образуването на т.нар Бамбуков гръбнак. Други увреждания на гръбначния стълб са остеопороза, износване на гръбначните тела по краищата и възпаление с последващо разрушаване на кръстовищата между междупрешленния диск и костта.
Клинична картина
Първите симптоми обикновено се появяват в края на юношеството или ранната зряла възраст. Отначало те се изразяват в тъпа болка в лумбалната и седалищната област. В допълнение, често има сутрешна скованост, която облекчава с движение или се връща след периоди на почивка. В рамките на няколко месеца болката е постоянна и предимно двустранна.
Около 25 до 35% от пациентите се оплакват от артрит в раменните, тазобедрените и крестцово-илиачните стави (сакроилеит). Това обикновено се случва при ограничена подвижност и болка. Артритът в други стави се среща при 30% от пациентите, често асиметрично. Това води до болезнено възпаление на сухожилията (ентезопатия). Особено засегнати са ахилесовото сухожилие, плантарната фасция в подметката на стъпалото и сухожилните закрепвания на бедрените кости и таза (трохантери, исхиум, илиачен гребен). Освен това гръбначният стълб губи подвижност поради костното надграждане на междупрешленните области от синдесмофити.
Ходът на заболяването е много променлив, вариращ от лека скованост до пълно сливане на прешлените със свързаното ограничение на движението на горната част на тялото, двустранен артрит на тазобедрената става, артрит на ставите в крайниците и прояви извън ставите. В типично нелекувани случаи настъпват характерни промени в стойката на пациента. Лумбалната лордоза (изкривяване напред) на гръбначния стълб изчезва, седалищните мускули атрофират (атрофия) и кифозата (изкривяване назад) на гръдния кош става по-изразена.
Най-сериозното усложнение на заболяването е счупена кост на гръбначния стълб. Порестите кости могат да се счупят дори при лека травма, с риск от нараняване на гръбначния мозък.
Най-честата поява на анкилозиращ спондилит извън ставите е една остър преден увеит (Възпаление на средната кожа на окото). Обикновено се появява само от едната страна и е придружено от фотофобия и повишено образуване на сълзи. Съпътстващи симптоми са катаракта и глаукома. По-голямата част от пациентите също изпитват възпаление на дебелото черво и илеума. Те обикновено са асимптоматични. В пет до десет процента от случаите обаче те прогресират до възпалителни заболявания на червата. По-рядко срещаните странични ефекти са увреждане на белите дробове, аортна регургитация и други функционални нарушения в сърцето.
Диагноза
Според информация от Германската асоциация на болестта на Бехтерев (DVMB) времето за поставяне на диагнозата е средно пет до седем години, но в някои случаи и до 15 години. Ранната диагностика е важна, за да се избегне трайна деформация на опорно-двигателния апарат.
Диагнозата се поставя въз основа на анамнезата и изпълнението на диагностичните критерии на ESSG (European Spondylarthropathy Study Group) от 1991 г. [11] [12] Това са или гръбначни болки от възпалителен тип, или артрит/синовит (възпаление на ставната капсула), или асиметрични или на долните крайници, както и един от следните критерии:
- Поява на анкилозиращ спондилит в семейството
- Откриване или анамнеза за псориазис
- Хронично възпалително заболяване на червата; Болест на Crohn или улцерозен колит
- Болките в седалището се редуват от двете страни
- Болка в петата
- Сакроилеит
- Уретрит или цервицит или остра диария в рамките на един месец от артрит
- Ентезопатия
Модифицираните нюйоркски критерии 1984 за анкилозиращ спондилит са все още най-често срещаните:
- Дълбоки болки в гърба и скованост> 3 месеца се подобряват с упражнения
- Ограничена подвижност на лумбалния отдел на гръбначния стълб в сагиталната и фронталната равнина
- Ограничена екскурзия на гръдния кош
- Двустранен сакроилеит степен 2-4
- Едностранен сакроилеит степен 3-4
Кръстно-илиачната става е „ключовата става“ на Анкилозиращ спондилит. При около 99 процента от пациентите заболяването първо се идентифицира рентгенологично в сакрума и илиачните стави. Характерно е двустранният сакрум-илиачен ставен артрит с едновременно съществуване на костна резорбция и уголемяване, субхондрална склероза и започваща анкилоза (нативна рентгенологична степен 1–4). Потвърдена AS съществува, ако съществува едностранен сакроилеит степен 3-4 или двустранен сакроилеит степен 2-4 и клиничен критерий. Лабораторните тестове са по-малко полезни при AS. Повишения в реакциите на утаяване или С-реактивен протеин се откриват само в около 30-40% от случаите.
Ограниченията за движение, свързани със заболяването, могат да бъдат определени по-точно чрез определени прости изследвания (мярка на Шобер, мярка на Отт, знак на Менел, разстояние между брадичката и гръдната кост, разстояние от задната част на главата до стената, зависима от дишането промяна в обиколката на гръдния кош).
По отношение на диференциалната диагноза, анкилозиращият спондилит трябва да се диференцира от други заболявания на опорно-двигателния апарат като остеопороза, дискови хернии и бактериални възпаления и туморни заболявания на гръбначните тела.
Лабораторни находки
Няма ясен лабораторен тест за такъв Анкилозиращ спондилит. 90% от засегнатите имат гена HLA-B27, но този ген се среща при около 9% от германското население. Наличието на този ген е само рисков фактор, който увеличава вероятността да се разболеете, но по-голямата част от генните носители остават здрави. Лабораторните тестове показват признаци на възпаление, т.е. скоростта на утаяване на еритроцитите (скорост на утаяване на кръвта), концентрацията на С-реактивен протеин и имуноглобулин А са повишени, а в тежки случаи понякога и активността на алкалната фосфатаза. Ревматоидният фактор е отрицателен. Може да има лека анемия.
Образни процедури
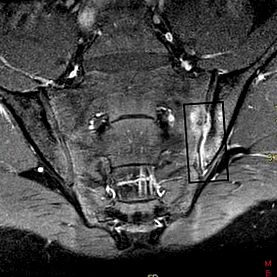
Много от промените в мускулно-скелетната система са видими при рентгеновите лъчи: сакроилеит, костни брекети между съседни прешлени, спондилартрит, ентезопатии (петна шпора) и вкостяване на вертебралния лигаментен апарат, което в крайна сметка води до образуването на т.нар. Бамбукова форма на тръбата гръбначният стълб води. Сакроилеит е разпознаваем при ЯМР от години.
терапия
Упражнения и физиотерапия
При анкилозиращ спондилит е много важно да се упражнявате редовно и систематично да изпълнявате физикална терапия и упражнения за разтягане като йога и пилатес като продължение на анкилозиращия спондилит, за да поддържате ставите гъвкави и да избегнете хиперкифоза. Това обаче често може да бъде много болезнено за засегнатите. По този начин често може да се поддържа достатъчно мобилността на тялото.
Лекарства
Стандартно се използват нестероидни противовъзпалителни лекарства като противовъзпалителни лекарства срещу болка, както и причинна, противовъзпалителна терапия. Б. Индометацин или диклофенак, използвани в допълнение, сулфасалазин в определени форми. В допълнение, според проучванията, памидронат, бисфосфонат, талидомид (активната съставка в Contergan, вероятно също действа чрез инхибиране на TNF-α) и радиоактивният изотоп радий 224 са ефективни като инфузия. [13]
Първият и единствен рецепторен сливан протеин етанерцепт, който работи според собствения активен принцип на организма, е одобрен от 2003 г. Първото напълно човешко моноклонално антитяло, адалимумаб, е одобрено от 2006 г. И двамата са така наречените TNF-α блокери, които инхибират възпалителните процеси, медиирани от TNF-α. С тези скъпи препарати в много случаи се постигат добри резултати и все още не е възможно да се предвиди как ще се промени прогнозата за засегнатите пациенти в резултат на анти-TNF-α терапия, тъй като няма открития за период по-дълъг от 6 години. Недостатъци са високите годишни разходи за терапия (над 20 000 евро за лечение с Etanercept и Adalimumab) и странични ефекти, произтичащи от агресивното потискане на имунната система. Това включва риска от (повторно) активиране на латентни инфекции, напр. Б. туберкулоза, демиелинизиращи заболявания, нарушения на кръвообразуването и повишен риск от образуване на лимфом. [14]
хирургия
В много напредналите стадии на заболяването има и възможности за хирургично лечение, като например „счупване“ на вече скования гръбначен стълб при сложна и сложна операция на няколко места и фиксирането му в изправено положение с метални пластини (спондилодеза) или клиновидна остеотомия [15]. Въпреки че това не подобрява подвижността на гръбначния стълб, това може да доведе до значително повишаване на качеството на живот, тъй като, наред с други неща, зрителното поле на засегнатия човек е значително по-голямо. Ако са засегнати тазобедрените стави, операцията с поставяне на тазобедрена протеза също може да бъде полезна.
Допълнителни мерки
Алтернативните терапии са диета без нишесте за „гладуване“ на бактерията Klebsiella pneumoniae в дебелото черво, с цел постепенно намаляване на повишените антитела срещу Klebsiella, образувани от имунната система. [16] Радонът се използва и за терапия в различни здравни курорти (например Bad Kreuznach, Bad Gastein, Bad Schlema). Твърди се, че радоновите бани имат аналгетични и противовъзпалителни ефекти и водят до общо подобряване на качеството на живот. [17] [18]
Нови прозрения
Нов подход би бил да се изключи имунологичната памет на костния мозък. Ако еозинофилите се отстранят от нишата за оцеляване на клетките на паметта в костния мозък, клетките на паметта се довеждат до самоубийство. При автоимунните заболявания плазмените клетки, които образуват антитела, насочени срещу собствените структури на организма, са причината. Изключването чрез умишлено отстраняване на еозинофилите би било нова терапевтична възможност [19] .
прогноза
Ходът на заболяването често е периодичен и варира при различните пациенти. Инвалидирането може да бъде предотвратено с гимнастика на анкилозиращ спондилит. Тече при жени Анкилозиращ спондилит често по-леко, сковаването на гръбначния стълб се случва по-рядко.
Влиянието на Анкилозиращ спондилит относно продължителността на живота е спорен. Някои, но не всички изследвания показват, че се наблюдава намаляване на продължителността на живота. Смъртни случаи, свързани с Анкилозиращ спондилит са най-вече последиците от наранявания на гръбначния мозък, дихателна недостатъчност, аортна недостатъчност или странични ефекти от лечението като кървене в горната част на храносмилателния тракт.
Исторически аспекти
Вкостеняването на ставите и прикрепванията на сухожилията, особено в аксиалния скелет, като индикация за заболяване Анкилозиращ спондилит, са открити върху 5000-годишна египетска мумия. [20]
Анатомът и хирург Реалдо Коломбо описва заболяване през 1559 г., симптомите на което също са налице Анкилозиращ спондилит прилагат [21], първото описание на патологичните промени в гръбначния стълб е направено през 1691 г. от Бернард Конър [22]. През 1818 г. Бенджамин Броди документира възпаление на ириса при подобен пациент. [22]
През 1858 г. Дейвид Тъкър публикува брошура, в която назовава случая на пациент Леонард Траск описва, които страдат от тежка деформация на гръбначния стълб в резултат на Анкилозиращ спондилит страда. [23] Това беше първият документиран случай на Анкилозиращ спондилит в САЩ.
Едва към края на деветнадесети век (1893–1898) е представено първото пълно описание на болестта от Владимир Бехтерев в Русия през 1893 г. [24], Адолф фон Струмпел в Германия през 1897 г. [25] и Пиер Мари във Франция през 1898 г. [26] От тази причина ще Анкилозиращ спондилит също като анкилозиращ спондилит или Болест на Бехтерев-Струмпел-Мари определен.
Сравнителните изследвания показват висока корелация между Анкилозиращ спондилит с хроничен еризипелоид (червено бягане) при прасета. Това заболяване се задейства от Erysipelothrix rusiopathiae и, ако е хронично, води до почти идентична картина. Във ветеринарната медицина това е известно като шаран или „рибен гръбнак“. Все още предстоят съответни проучвания при хора. Изследванията върху HLA-B27 положителни, трансгенни опитни животни успяха да покажат, че тези предимно гнотобиотични животни се разболяват само когато влязат в контакт с вездесъщата микрофлора и че пълната картина на М. Бехтерев разработен.
- Хищници - Биология
- Анкилозиращ спондилит - болест на Бехтерев - КАТО диета
- Стафилококи - компактен лексикон на биологията
- Плазмафереза - Лексикон на биологията
- Лигавица - Лексикон на биологията